In de huidige tijd, waarin steeds meer aandacht is voor veiligheid in de gezondheidszorg, worden er strikte eisen gesteld aan het veilig toepassen van medische apparatuur. Voor de aanschaf van medische apparatuur is het uitvoeren van een risicoanalyse dan ook verplicht gesteld door Inspectie voor de Gezondheidszorg (IGZ).
Inleiding
Helaas blijkt uit rapporten van de IGZ dat veel ziekenhuizen problemen hebben met het bewerkstelligen van een risicoanalyse en de borging van veiligheid omtrent medische apparatuur onvoldoende is [1-3]. Dit geeft aan dat er behoefte is aan een gestructureerde en gemakkelijk toepasbare risicoanalyse methode.
Het hier gepresenteerde artikel beschrijft een gestructureerde risicoanalyse voor de aanschaf van non-invasieve beademingsapparatuur voor de afdelingen longgeneeskunde en thoraxchirurgie van een groot algemeen ziekenhuis. Het gebruikte Zandlopermodel is inmiddels voor een reeks van risicoanalyses toegepast [4-6].
Non-invasieve beademing (NIV)
NIV is een behandeling die wordt toegepast bij patiënten met (acute) respiratoire insufficiëntie, waarbij middels een afsluitend masker, positieve drukken kunnen worden aangeboden aan de luchtwegen. Omdat patiënten bij het gebruik van NIV niet gesedeerd of verslapt hoeven te worden, zoals bij patiënten met endotracheale beademing, kan het buiten de intensive care worden toegepast [7]. Uit recent onderzoek is naar voor gekomen dat de mortaliteit van patiënten waarbij NIV faalt, waardoor zij alsnog geïntubeerd moeten worden, hoog is (ongeveer 30%) [8]. Om het falen van NIV te voorkomen en om de veiligheid van de kritiek zieke patiënt op de verpleegafdeling te garanderen is het uitvoeren van een risicoanalyse van aanzienlijk belang. Een dergelijke risicoanalyse werd voor deze behandeling niet eerder uitgevoerd.
Doel
Het doel van de risicoanalyse is het in kaart brengen en kwantificeren van NIV specifieke risico’s en het benoemen van maatregelen om de oorzaken en gevolgen van deze risico’s te voorkomen of te herstellen.
Methoden
Dit artikel beschrijft de uitvoering van een risicoanalyse van NIV door middel van het Zandlopermodel op de afdelingen longgeneeskunde en thoraxchirurgie van Medisch Spectrum Twente (MST) in 2008 [4-6]. Deze methodiek bestaat uit negen stappen:
Resultaten
Domein (stap 1)
NIV toegepast bij patiënten met een acute respiratoire insufficiëntie.
Eindverantwoordelijken voor de risicoanalyse (stap 2)
Hierbij zijn de betrokkenen die de risicoanalyse uitvoeren de eindverantwoordelijken voor deze analyse. In MST waren dit twee Biomedical Engineering studenten onder begeleiding van een klinisch fysicus in samenwerking met een longarts, een ventilation practioner en een cardioanesthesioloog.
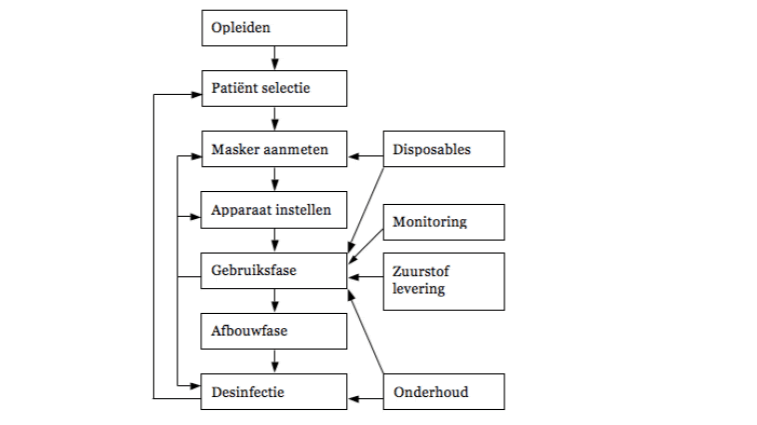
Hoofdproces en gekoppelde processen (stap 3)
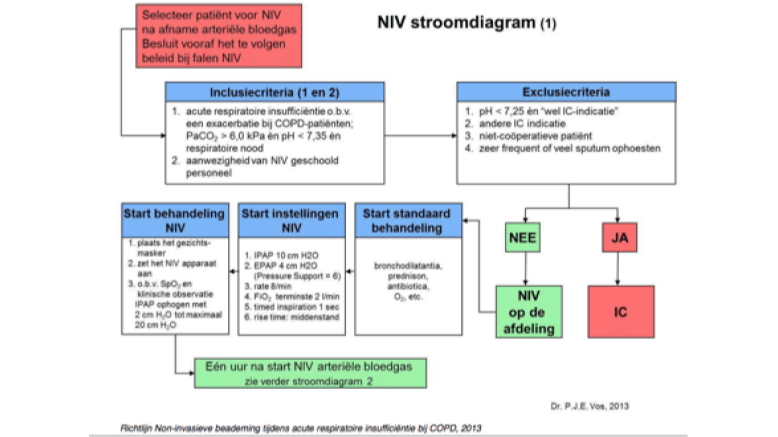
De processen zijn weergegeven in een stroomschema (figuur 1).
Deskundigen (stap 4)
De benoemde deskundigen zijn:
- Longarts en cardioanesthesioloog;
- Ventilation practioner: verpleegkundige met een IC aantekening die aanvullend geschoold is ten aanzien van beademing;
- Klinisch fysicus.
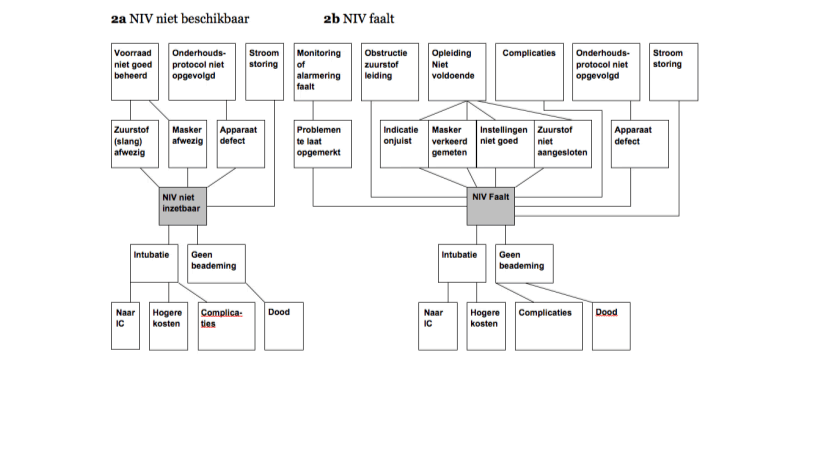
Gevarenanalyse (stap 5)
Er zijn twee kritische gebeurtenissen:
- niet inzetbaar zijn van NIV;
- falen van NIV.
Deze twee gebeurtenissen hebben tal van oorzaken en gevolgen, weergegeven door middel van twee Zandloperfiguren in figuur 2.
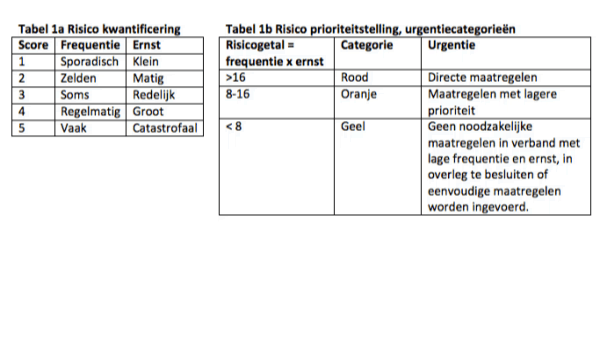
Kwantificeren van de risico’s (stap 6)
Om de ernst van de risicogevolgen te kwantificeren is er per kritische gebeurtenis een aantal scenario’s geschetst, door de inhoudsdeskundigen. Deze hangen sterk af van het wel of niet op tijd herkennen van de kritische gebeurtenis. Op basis daarvan ontstaan verschillende mogelijke gevolgen voor de patiënt: gewijzigde voortzetting van NIV, intubatie of overlijden.
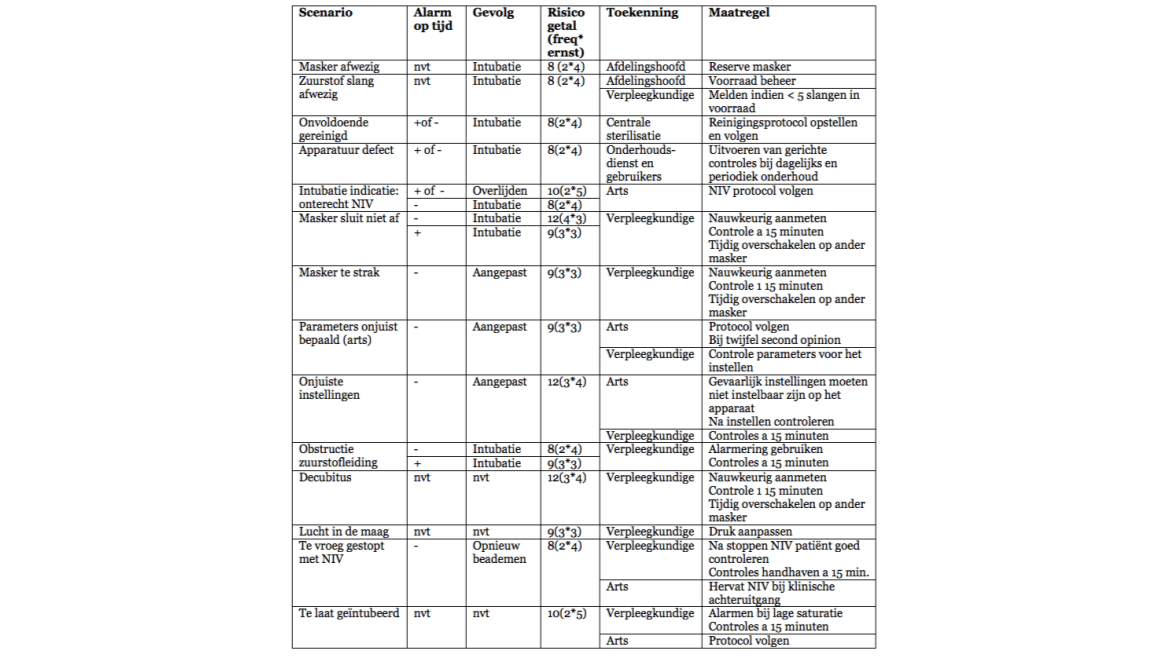
Uiteindelijk zijn de aan de scenario’s gerelateerde risico’s door de inhoudsdeskundigen gekwantificeerd door inschatting van de frequentie van optreden en ernst van de gevolgen. De scenario’s met een risicogetal acht of meer zijn weergegeven in tabel 2.
Benoemen/uitwerken van preventieve en herstelmaatregelen (stap 7 & 8)
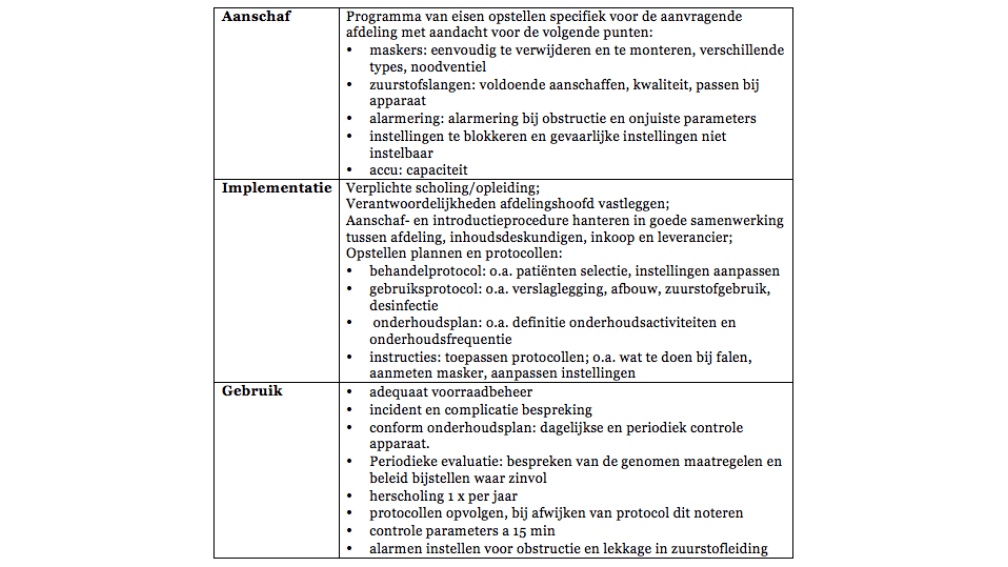
De door de inhoudsdeskundigen benoemde preventieve en herstelmaatregelen voor de oorzaken en gevolgen van de risico’s zijn weergegeven in tabel 2. Ook is er bepaald wie er verantwoordelijk zijn voor de uitvoering van die maatregelen. In tabel 3 is vermeld welke organisatorische maatregelen, in samenhang met de levenscyclus van NIV apparatuur, nodig zijn om de uitvoering van de maatregelen van tabel 2 te borgen [10].
Bij de aanschaf van een NIV apparaat dient een programma van eisen te worden opgesteld met aandacht voor de maskers, zuurstofslangen, alarmering, instellingen en accu. Bij de implementatie moet veel aandacht besteed worden aan scholing omdat veel van de genoemde risico’s uit tabel 2 voorkomen kunnen worden door goede scholing van alle betrokkenen. De patiënten selectie vindt plaats met behulp van in een protocol opgenomen inclusie- en exclusiecriteria (figuur 3) [11].
Tabel 3 geeft aan welke protocollen er nog meer opgesteld dienen te worden. Indien er afgeweken wordt van een protocol zal dit onderbouwd en genoteerd moeten worden. Voor de gebruiksfase dient een onderhoudsplan te worden opgesteld dat moet voorzien in adequate periodieke (waaronder dagelijkse) controles. Uit de risicoanalyse valt op te maken dat het op tijd alarmeren de gevolgen voor de patiënt kan beperken. Frequente controle van de fysiologische parameters, de positie van het masker en de instellingen van het NIV apparaat, dragen bij aan tijdige alarmering Uiteindelijk zullen er evaluatiemomenten moeten worden vastgelegd waarop de uitvoering van de in de risicoanalyse bepaalde maatregelen geëvalueerd worden en de risicoanalyse waar nodig door alle betrokkenen wordt bijgesteld.
Rapportage (stap 9)
De uitwerking van de risicoanalyse wordt gerapporteerd naar alle verantwoordelijke sleutelfiguren.
Beschouwing
Met dit artikel hebben we laten zien dat de risico’s van NIV met het gevalideerde Zandlopermodel op een gestructureerde wijze uitgewerkt kunnen worden. Er wordt met deze methode snel inzichtelijk gemaakt wat de oorzaken en gevolgen zijn van de twee kritische gebeurtenissen, (1) het niet inzetbaar zijn van NIV en (2) het falen van NIV.
De uitkomst van de risicoanalyse laat zien dat de belangrijkste risico’s voorkomen kunnen worden door preventieve en herstelmaatregelen in te voeren. Scholing en herscholing van het personeel, het opstellen van protocollen en een programma van eisen, periodieke controle van de klinische toestand van de patiënt, het toepassen van alarmen, het bijhouden van de voorraad en periodiek controle van de apparatuur bevorderen het veilig beademen van de patiënt. Door de juiste uitvoering van deze maatregelen zullen uiteindelijk de kans op overlijden en de kans op intubatie verkleind kunnen worden.
Een van de voordelen van het Zandlopermodel is dat deze ook aandacht schenkt aan het koppelen van de verbetermaatregelen aan processen en organisatieniveaus, zodat er direct helderheid wordt verkregen over wie er verantwoordelijk is voor welke verbetermaatregel en de verder uitwerking hiervan. De uitvoering van het Zandlopermodel zorgt er bovendien voor dat alle betrokkenen nauw samenwerken hetgeen de patiëntveiligheid ten goede komt.[3]
Dit is het eerste artikel dat een technologische risicoanalyse beschrijft van NIV buiten de intensive care. Hierdoor is vergelijking met andere studies niet mogelijk. Wel is toepassing van de Zandlopermodel eerder gepubliceerd voor een risicoanalyse van brandveiligheid op de operatiekamer.[4] In MST is dit model veelvuldig toegepast waarbij met name goede ervaringen zijn opgedaan met de structuur die dit model geeft aan het kwaliteitssysteem.[5]
Dit onderzoek heeft een aantal beperkingen. Ten eerste werden de risico’s in deze risicoanalyse gekwantificeerd door een kleine groep inhoudsdeskundigen. De toegekende risicogetallen zou men daardoor subjectief kunnen noemen. De subjectiviteit wordt echter bestreden door de systematische methode van de risicoanalyse, de controle hierop en de interdisciplinaire aanpak met ervaren deskundigen. Ten tweede zijn in deze risicoanalyse alleen de risico’s opgenomen met een risicogetal groter of gelijk aan 8. Dit impliceert dat alleen risico’s met een hogere prioriteit, en hiermee urgentie, werden meegenomen in de uitwerking van de analyse. Ten derde hangen kritische gebeurtenissen, risicogetallen en opgestelde preventiemaatregelen mogelijk samen met de omgevingssituatie. Dit houdt in dat de analyse bij gebruik door een ander ziekenhuis moet worden afgestemd op de eigen omgeving.
De gepresenteerde risicoanalyse van NIV kan gebruikt worden door ziekenhuizen ter voorbereiding van de aanschaf en implementatie van een NIV apparaat op de verpleegafdeling of ter verbetering van de patiëntveiligheid bij al in gebruik zijnde NIV apparatuur. Omdat de risicoanalyse omgevingsgevoelig is moet deze dan beschouwd worden als risicoprofiel, te vertalen naar de eigen situatie.[12-14] De gepresenteerde Zandlopermodel, risicoanalyse van NIV en de uitkomsten hiervan kunnen ook worden benut bij de ontwikkeling van richtlijnen aangaande dit onderwerp. Dit kan bijdragen in uniformiteit bij het uitvoeren van risicoanalyses van NIV en het algemeen toegankelijk maken van de beschreven risico’s.
Conclusie
Bij de toepassing van non-invasieve beademing buiten de intensive care dient patiëntveiligheid van de kritiek zieke patiënt te worden gewaarborgd. Als essentiële stap in het risicomanagement dient een risicoanalyse te worden uitgevoerd. Hiervoor kan gebruik gemaakt worden van de Zandlopermodel en het in dit artikel beschreven risicoprofiel.
Referenties
[1] Inspectie voor de gezondheidszorg, Staat van de gezondheidszorg 2008: ”Risico’s van medische technologie onderschat”. Den Haag, 2008.
[2] Inspectie voor de gezondheidszorg. Invoering veiligheidsmanagementsysteem in ziekenhuizen komt op gang. Den Haag, 2009.
[3] Inspectie voor de Gezondheidszorg. Kwaliteitsborging van medische apparatuur in ziekenhuizen: verbeteringen noodzakelijk. Den Haag, 2002.
[4] SE Vaartjes et al, . Risicoanalyse brandgevaar OK; Van model tot toepassing. Deel 1 en Deel 2. FMT Gezondheidszorg 2008;4:6-9 en 5:22-27
[5] MF Hoes et al MF, Risicoanalyse van medische technologie met het zandlopermodel. FMT-Gezondheidszorg, 2010;10:38-41.
[6] JLP Wijsman et al . Non-invasieve beademing risicoanalyse. Verslag Clinical Safety and Quality Assurance. Universiteit Twente. 2008.
[7] F Brijker et al, Niet-invasieve beademing ter voorkoming van intubatie tijdens acute respiratoire insufficiëntie. NTvG. 1999;143:1819-23.
[8] D Chandra et al, Outcomes of noninvasive ventilation for acute exacerbations of chronic obstructive pulmonary disease in the United States, 1998-2008. Am J Respir Crit Care Med. 2012;185:152-9.
[9] J DeRosier et al, Using health care failure mode and effect analysis: the VA national center for patient safety’s prospective risk analysis system. Jt.Comm. J. Qual. Improv. 2002;28:248–267.
[10] SR Vaartjes, Nederlandse Vereniging voor Klinische Fysica, Commissie Kwaliteit. Prestatie-indicatoren Kwaliteitsborging Medische Systemen. 2007.
[11] British Thoracic Society Standards of Care Committee. Non-invasive ventilation in acute respiratory failure. Thorax. 2002;57:192–211
[12] SR Vaartjes, Nederlandse Vereniging voor Klinische Fysica (NVKF) en TNO Kwaliteit van Leven. Risicoprofiel Infusietechnologie. 2008.
[13] CJPM Teirlinck et al, Risicoprofiel Laserveiligheid in de gezondheidszorg. Kwaliteitsdocument van de Stichting Laserveiligheid in de Gezondheidszorg. 2011
[14] SM van Maarseveen et al, Risicoprofiel elektrochirurgie. MT Integraal 3/13. 2013.