Hyperthermie is een relatief onbekende en weinig toegepaste antikankerbehandeling . Toch zijn en in het verleden en heden veel successen mee geboekt. Vooral in combinatie met radiotherapie en chemotherapie, waardoor dosis reductie mogelijk wordt en bijwerkingen verminderd kunnen worden. Het verleden, heden en de toekomst van deze behandeling worden beschreven, met de nadruk op de ontwikkeling van de techniek. (Foto: Fluctus Vitae door Lola Vitelli)
Over hyperthermie
Het woord hyperthermie is samengesteld uit de twee Griekse woorden “hyper” (stijging) en “therme”(warmte) en betekent letterlijk “verhoogde temperatuur”. Hyperthermie is een behandeling met warmte en gaat in die hoedanigheid terug tot ongeveer 3000 jaar BC. Het werd in verschillende culturen veelvuldig gebruikt als middel om verschillende ziekten te behandelen, inclusief kanker. Warmte werd zowel lokaal toegepast, voor aangedane lichaamsdelen, als systemisch. Er werd daarvoor gebruik gemaakt van heet water en zand (modderbaden) afkomstig uit natuurlijke waterbronnen en van hete lucht en stoom uit vulkanische grotten.
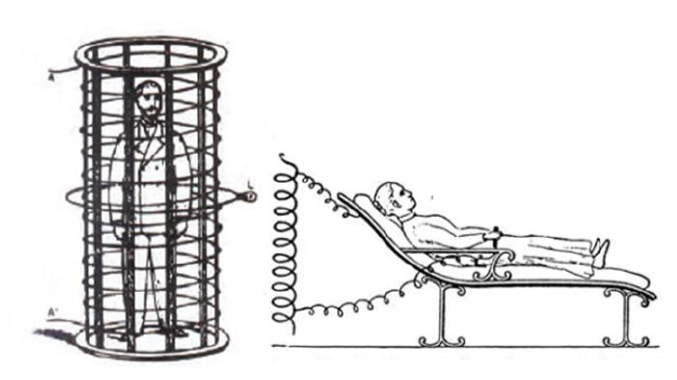
Het eerste bewijs van gebruik van hitte bij kanker werd gevonden in een papyrusrol uit 1700 BC. Hierin werd beschreven hoe de Egyptische priester Imhotep (2655 – 2600 BC) met een “vuurboor”(hete stok en lemmet) borstkanker behandelde [1]. Dergelijke praktijken waren ook in de oude Arabische cultuur aan de orde van de dag (Figuur 1). Met hyperthermie hadden deze technieken echter weinig van doen; er was eerder sprake van een soort ablatie, waarbij de tumorcellen werden weggebrand. In het oude Griekenland en Rome deelden veel artsen de opvatting dat door middel van controle over de lichaamstemperatuur alle ziektes, inclusief kanker, waarvan de pathologie inmiddels bekend en beschreven was, te genezen zouden moeten zijn. De Griekse filosoof en wetenschapper Hippocrates (460 – 370 BC), die ook wel als de vader van de moderne geneeskunde wordt beschouwd, stelde dat een aandoening ongeneeslijk moest zijn indien deze niet te genezen was met hitte.
Hippocrates was succesvol in zijn borstkankerbehandelingen met warmte [2]. In zijn tijd werd warmtebehandeling geadviseerd wanneer al het andere gefaald had. Bekende woorden van Hippocrates waren: “ Dat wat niet geneest met medicijnen, zal het mes genezen. Dat wat niet met het mes geneest, zal genezen met hitte”.
De eerste ingreep
Het eerste artikel over hyperthermie werd in 1866 gepubliceerd door de Duitse chirurg Carl D. W. Busch. Hij beschreef de casus van een 43-jarige vrouw met een uitgebreid sarcoom op haar gezicht [4]. Nadat de tumor gedeeltelijk was verwijderd ontwikkelde zij erysipelas. De hoge koorts die hierbij ontstond leidde tot tumor regressie. Deze ontdekking was van fundamentele waarde omdat voor het eerst kon worden aangetoond dat hoge temperaturen selectief tumor cellen konden doden, terwijl het gezonde weefsel intact bleef. Na deze en vergelijkbare casussen ontstond er een toenemende belangstelling voor hyperthermie trials, waarbij geprobeerd werd koorts op te wekken bij kankerpatiënten door ze bloot te stellen aan vervuild verband of bloed van malaria patiënten [5].
In 1891 ontwikkelde William B. Coley een toxine waarmee erysipelas met bijbehorende koorts werd opgewekt [6]. Hiermee werden bijna een eeuw lang verschillende tumoren behandeld. Resultaten van onderzoek met het Coley toxine toonden aan dat de 5-jaars overleving van 28- naar 64% steeg voor patiënten met inoperabele tumoren. Des te hoger de lichaamstemperatuur des te langer de overlevingsduur. Het enige nadeel van deze methode was de onvoorspelbaarheid van de reactie van de patiënt op het toxine. Dit fenomeen verlaagde de reproduceerbaarheid waardoor helaas niet alle patiënten de behandeling overleefden. Om de reproduceerbaarheid te verhogen werden andere technieken ontwikkeld, zoals het omwikkelen van de patiënten in plastic en ze daarna onderdompelen in hete was, of de perfusie hyperthermie, waarbij het bloed tijdelijk uit het lichaam van de patiënt verwijderd werd, en eenmaal verwarmd weer werd teruggepompt. Al deze technieken varieërden erg in de mate van succes en leidden niet zelden tot de dood.

Cauterisatie met vuur van een nekgezwel door de oud-Arabische wetenschapper Al Zahrawi [3] Afhankelijk van de ziekte, het temperament van de patiënt en de weersomstandigheden werden verschillende metalen gebruikt, zoals brons, ijzer of goud. Belangrijke afwegingen bij de procedure waren de vorm van het brandijzer, de locatie en het aantal behandelingen.
Behandeling voor kanker
De eerste methoden om kanker te behandelen met behulp van elektriciteit ontstond na 1800, met de uitvinding van de elektrische cel door de Italiaanse natuurkundige en fysioloog Alessandro G. A. A. Volta. Met de door hem ontwikkelde chemische batterij kon een spanning van (0,8 – 1,1 Volt) opgewekt worden. Door meerdere batterijen in serie te schakelen ontstond er een hogere spanning. Deze ontwikkeling stimuleerde wetenschappers wereldwijd om verder onderzoek te doen naar de potentiële mogelijkheden van het gebruik van elektriciteit in de geneeskunde. De eerste behandelingen met elektriciteit bestonden uit het wegbranden van tumoren door er rechtstreeks een elektrische stroom heen te jagen, galvanische cauterisatie genoemd [7].
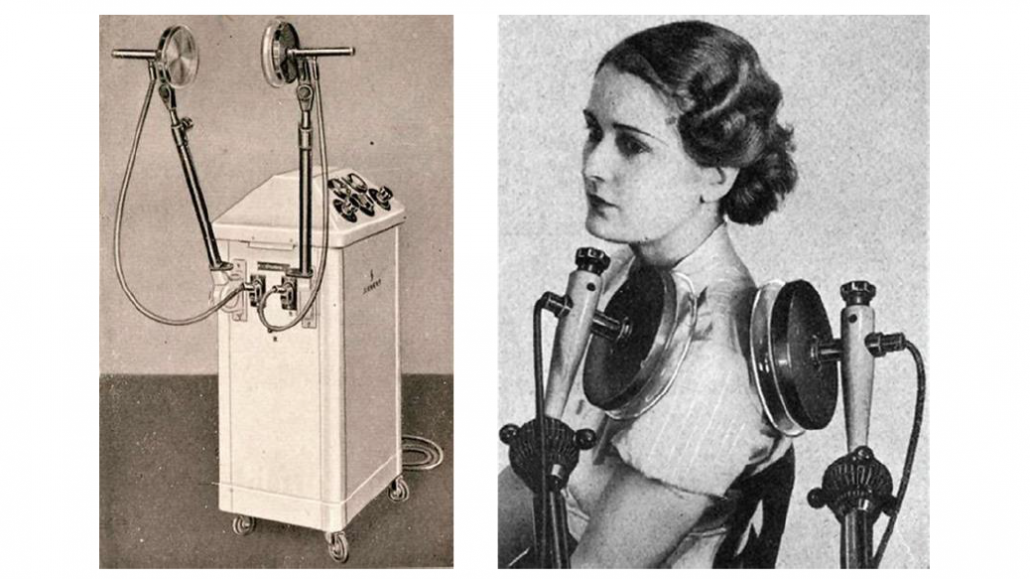
Na de ontdekking van het elektromagnetisme lukte het de Duitse natuurkundige Heinrich Hertz in 1886 om een oscillator voor elektromagnetische wisselstroom te ontwikkelen (de Hertz oscillator). De natuurkundige Tesla publiceerde niet lang daarna over de fysiologische effecten van wisselstroom, maar ook over het vermogen weefsel te verwarmen met wisselstroom boven een bepaalde frequentie. De meeste belangrijke persoon die aan de basis heeft gestaan van capacitieve en inductieve verwarming van weefsels doormiddel van hoogfrequente stromen was echter de Franse fysicus en fysioloog Jacques-Arsene d’Arsonval. Al in 1881 begon hij stroom van verschillende frequenties door zijn eigen lichaam te jagen. Wat hem daarbij opviel was dat zijn enige sensatie hierbij warmte was [8].
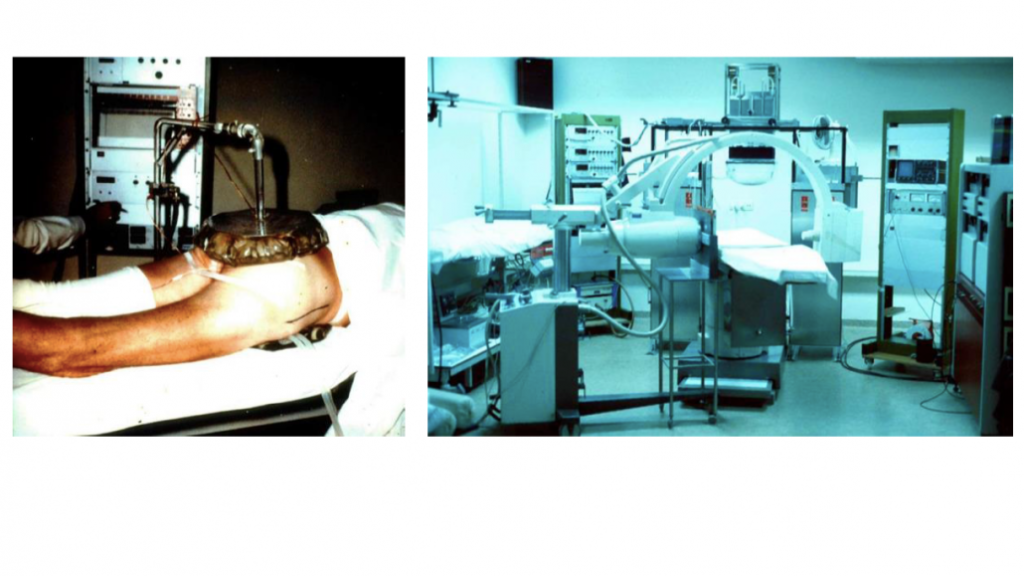
Sinds die tijd begon hij te experimenteren met hoogfrequentie golven voor de behandeling van verschillende ziektes. Hij ontwikkelde een elektromagneet, waarin hij 75 patiënten 15-20 minuten per dag met inductie behandelde. Andere patiënten werden capacitief behandeld op een condensatordivan, waarbij hoogfrequente stroom van 350-450 mA door hun lichaam gestuurd werd voor 6 minuten per dag (Figuur 2) [7].
Diathermie
Het mechanisme van het ontstaan van warmte door hoogfrequente stroom werd voor het eerst verklaard door von Zeyneck in 1899. Hij stelde dat hitte gegenereerd tijdens het vloeien van stroom door het lichaam hetzelfde fysische verschijnsel was als het passeren van elektrische stroom door een weerstand. Begin 1900 ontstond het concept diathermie, waarbij hoogfrequente energie voor het eerst gebruikt werd om dieper gelegen weefsel te verwarmen, zonder het te beschadigen. Behalve de lange golf diathermie (0,5-3,0 MHz) ontstond na verloop van tijd ook de korte golf diathermie. Eerst met frequenties tot 100 MHz, daarna met frequenties van 100-3000 MHz. Met deze vorm van diathermie toonde de Zweedse gynaecoloog Nils Westermark in 1927 aan dat hij tumoren in ratten kon verwarmen. Hij stelde dat tumoren gevoeliger voor warmte waren dan gezonde weefsels, gelijk aan de Duitse chirurg Busch in 1866, en adviseerde een temperatuur van 40 – 45C als selectief voor het vernietigen daarvan.
Verminderde interesse en herontdekking
De ontdekking van ioniserende straling in 1895 door de Duitse fysicus Wilhelm C. Röntgen leidde tot het gebruik van röntgenstraling bij de behandeling van kanker. Dit zorgde tijdelijk voor een verminderde interesse in hyperthermie. Bovendien zorgde het ontbreken van echt adequate verwarmingstechnieken en meetmethoden voor temperaturen in het weefsel, in combinatie met het gebrek aan positieve klinische data, voor het intrekken van de consensus voor hyperthermie als behandeloptie voor kanker. De standaard behandelopties werden traditionele chirurgie, radiotherapie en chemotherapie [4].
De hernieuwde belangstelling voor hyperthermie als anti-kanker behandeling begon na de Tweede Wereldoorlog, toen de biologische effecten van hyperthermie onderzocht werden. In 1962 toonde de Amerikaanse chirurg, George W. Crile Jr. (net als zijn voorgangers Busch en Westermark), aan dat langdurige blootstelling van bepaalde tumoren aan temperaturen tussen 42 – 50°C selectief tumorcellen vernietigde zonder het gezonde weefsel te beschadigen [18]. In 1971 voerden de Amerikaanse onderzoekers A. Westra and W. C. Dewey de eerste serieuze experimenten naar het effect van hyperthermie op zoogdiercellen uit. Dit werd een inspiratiebron voor anderen om het effect van hyperthermie op radio- en chemo-sensitiviteit van tumor cellen te onderzoeken.
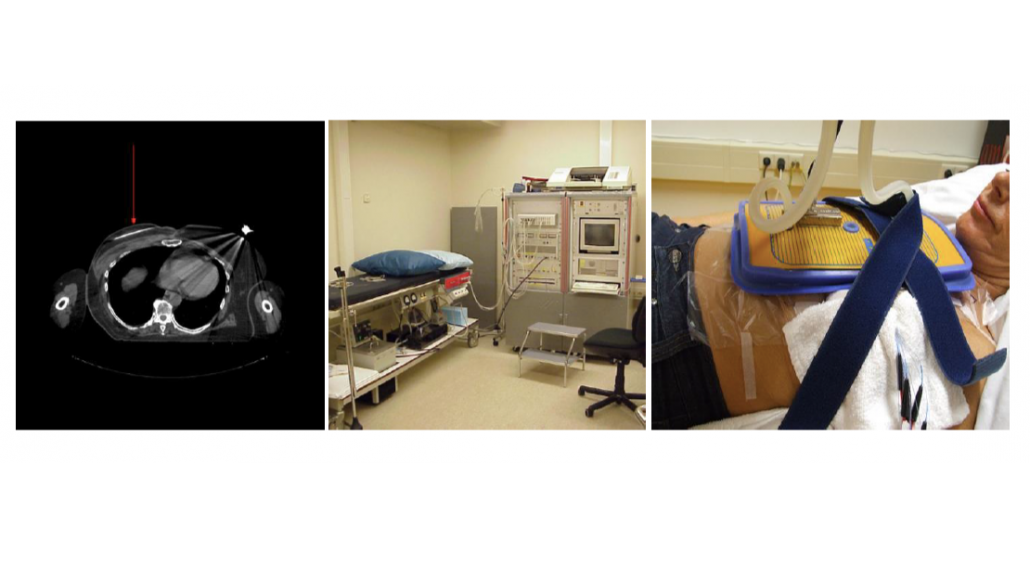
Een technologische revolutie in de hyperthermie vond plaats met de ontwikkeling en toepassing van microgolfverwarmingstechnieken. Door de ontwikkeling van nieuwe technieken ontstonden steeds betere opties voor het lokaal verwarmen van tumoren, zelfs als deze diep in het lichaam gelegen waren (locoregionale hyperthermie). In Nederland vonden begin jaren 70 de eerste lokale (oppervlakkige) hyperthermie behandelingen plaats in het Binnengasthuis (Amsterdam) met microgolven van 1-4 MHz (Figuur 4). In de jaren 80 kwam daar een in huis ontwikkeld apparaat voor diepe (regionale) hyperthermie bij (Figuur 4b). Hierbij worden de radiogolven vanuit meerdere antennes rondom het lichaam, het weefsel ingestraald.
Experimenten
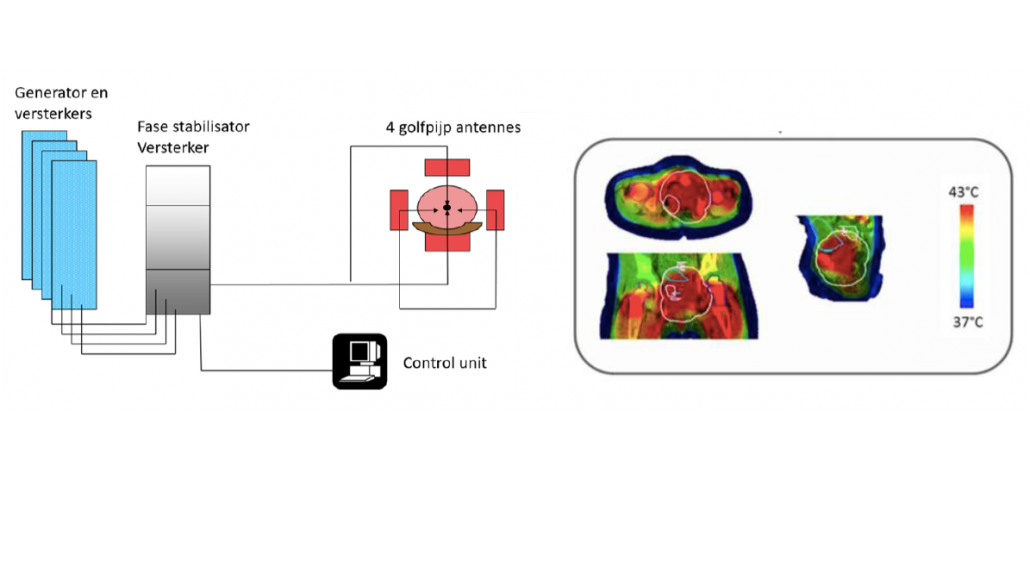
Eind jaren 80, begin jaren negentig werden er op de afdeling radiotherapie verbeterde versies van zowel het oppervlakkige als het diepe systeem in gebruik genomen. Met het oppervlakkige systeem worden tumoren die zich niet zo diep in het lichaam bevinden, tot ongeveer 3 centimeter onder de huid verwarmd. Met thermokoppels wordt de temperatuur van de huid en eventueel dieper gelegen doelgebied gemeten. Een generator wekt elektromagnetische golven op met een frequentie van 434 MHz. Deze worden met behulp van een Contact Fexible Microstrip Applicator het lichaam in gestuurd. De waterbolus onderaan deze applicator zorgt voor een optimale geleiding van de microgolven het lichaam in en zorgt tevens voor een deel van de opwarming van de huid. Het belangrijkste gedeelte van opwarming van het doelgebied gebeurt door de amplitude van de microgolven te vergroten waardoor het ingestraalde vermogen hoger wordt (Figuur 5).
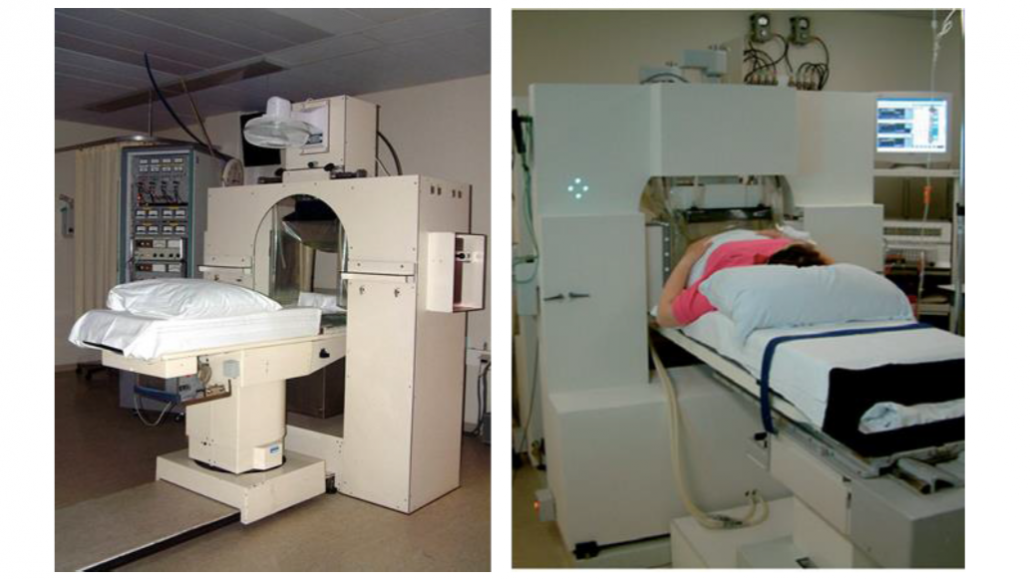
Bij diepe hyperthermie worden eveneens elektromagnetische golven opgewekt maar nu met een met een frequentie van 70 MHz (Figuur 6 en 7). Deze worden door middel van 4 golfpijpantennes, die zich rondom het lichaam bevinden, naar het doelgebied gestuurd. Tussen de antennes en de patiënt bevinden zich waterbolussen. Deze dienen, net als bij de oppervlakkige hyperthermie, voor een optimale geleiding, maar zorgen bij diepe hyperthermie ook voor koeling van de huid. Het doelgebied ligt vaak 5-10 cm onder de huid en dus moet deze beschermd worden voor oververwarming. Het elektromagnetisch veld wordt zodanig gestuurd dat de temperatuur het hoogst is in het doelgebied. Dit gebeurd door middel van fase optimalisatie van alle afzonderlijke antennes. Vervolgens kan het vermogen, in totaal of per antenne, verhoogd worden totdat de streeftemperatuur bereikt wordt. De temperatuur wordt bij deze behandeling gemeten in de tumor en/of via de natuurlijke lichaamsopeningen.
Ontwikkelingen
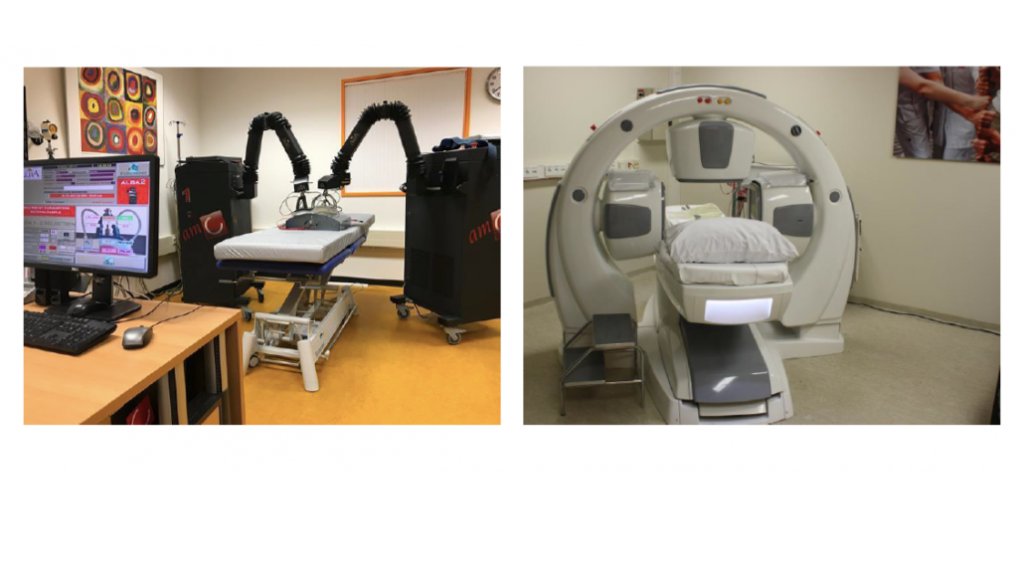
De ontwikkeling van nieuwe en effectievere methoden blijft gaande. Tegenwoordig groeit de markt van commerciële hyperthermie systemen (Figuur 8). De combinatie van deze nieuwe, verbeterde apparatuur met hyperthermie planningssystemen wordt onderzocht. Met geavanceerde rekenmodellen geprobeerd de hoeveelheid geabsorbeerde microgolf energie voor het doelgebied en de omringende weefsels vooraf te voorspellen, zodat de optimale instellingen van alle microgolf antennes voorafgaand aan de behandeling kunnen worden bepaald.
Er wordt gewerkt aan de combinatie van hyperthermie en temperatuurgevoelige liposomen (een soort holle, vetachtige bolletjes). In deze bolletjes kan een cytostaticum worden aangebracht. Bij een bepaalde temperatuur boven de lichaamstemperatuur, bijvoorbeeld bij 40°C, gaan de bolletjes kapot en komt de inhoud vrij. Het idee is dat met behulp van de hyperthermieapparatuur gericht het tumorgebied opgewarmd wordt, tot boven de temperatuur waarbij bolletjes kapotgaan. Dat betekent dat het cytostaticum selectief in het tumorgebied kan worden afgegeven, en niet in het gezonde weefsel, waardoor de bijwerkingen minder zouden kunnen worden. Daarnaast bestudeert men de mogelijkheden van het ontwikkelen van een MRI die tegelijkertijd de temperatuur meet en verwarmt. Op deze manier zou 3D-temperatuurbeeld-gestuurde hyperthermie mogelijk zijn en zou invasieve thermometrie overbodig worden.
In het Maryland Proton Treatment Center (MPTC) in Amerika wordt het gecombineerde effect van nieuwe bestralingstechniek (proton therapie) met hyperthermie op dit moment onderzocht.
Studies naar de mogelijkheden van nanotechnologie zijn gaande.
Hyperthermie behandelingen in Nederland
In Nederland worden hyperthermie behandelingen gegeven in het Amsterdam UMC locatie AMC, het Erasmus MC in Rotterdam en Instituut Verbeeten in Tilburg. De effectiviteit van toevoeging van hyperthermie aan radiotherapie, chemotherapie is bewezen voor ovariumkanker, melanomen, baarmoederhalskanker, kanker van de weke delen, het hoofd-halsgebied en borstvlieskanker. Verder werkt het bij blaaskanker, terugkerende borstkanker en kanker aan het rectum. De werkingsmechanismen van hyperthermie zijn veelzijdig en nog steeds niet compleet ontrafeld. Bekend is in ieder geval dat hyperthermie naast directe celdoding het effect van radio-, chemo- en immunotherapie langs verschillende biologische en fysiologische mechanismen versterkt. Groot voordeel van de hyperthermie is nauwelijks bijwerkingen zijn, zeker in vergelijking de standaardbehandelingen.
Referenties
[1] Watmough D.J., Ross W.M., Hyperthermia: Clinical and scientific aspects, Blackie and Son, Glasgow, 1986.
[2] Seegenschmiedt M.H., Fessenden P., Vernon C.C. (Eds.): Thermoradiotherapy and thermochemotherapy, Vol. 1 Biology, Physiology and Physics, Springer Verlag, Berlin, Heidelberg 1995
[3] Moulvi Azimuddin Ahmad: Catalogue of Arabic and Persian Manuscripts in the Oriental Public Library, Bankipur, Patna, India. Calcutta, 1910, p. 30
[4] Vander Vorst A., Rosen A., Kotsuka Y.(Eds.): RF/Microwave Interaction with Biological Tissues, Wiley–IEEE Press, 2006.
[5] Webster J.G. (Ed.): Encyclopedia of Medical Devices and Instrumentation, John Wiley&Sons, Hoboken, New Jersey 2006.
[6] Bickels I., Kollender Y., Merinsky O. et al.: Coley’s toxin: Historical perspective, IMAJ; 4, 471 – 472, 2002.|
[7] Guy, A.W.: History of biological effects and medical applications of microwave energy, IEEE Trans. on Microwave Theory&Technique, MTT 32: 1182 – 1200, 1984.
[8] Geddes L.A.: Retrospectroscope. d’Arsonval, physician and inventor, IEEE Engineering in Medicine and Biology, 18(4), 118 – 122, 1999.
* Copywright P. J. Zum Vörde Sive Vörding.
@ Copywright P. Pavoni MD ALBA Medical System (http://www.albahyperthermia.com).