De zorg voor patiënten die chronisch afhankelijk zijn van beademing, buiten het ziekenhuis, is zeer complex. Deze is in Nederland sinds 1992 centraal georganiseerd in vier centra, de zogenaamde Centra voor Thuis Beademing (CTB) die allemaal verbonden zijn aan een Universitair Medisch Centrum (UMC): UMC Groningen, Erasmus MC, UMC Utrecht en Maastricht UMC+. Daarmee is de uitvoering van deze zorg verdeeld in vier regio’s, die heel Nederland bestrijken.
Chronische thuisbeademing is dus ketenzorg en is het resultaat van samenwerking tussen diverse organisaties en zorgverleners (én mantelzorgers) in de eerste, tweede en derde lijn. Het is noodzakelijk om hierbij centrale afspraken en protocollen te hanteren. Dit was in eerste instantie verwoord in de Veldnorm die in 2002 operationeel is geworden. Deze is geactualiseerd in de Richtlijn Chronische beademing, vanaf juli 2021 opgenomen in de Richtlijnendatabase van de Federatie Medisch Specialisten (kijk hier voor meer informatie).
De eerste mensen die chronische beademing nodig hadden waren patiënten tijdens de polio-epidemie in de jaren ’50. De toen beschikbare apparatuur hiervoor was groot en nauwelijks verplaatsbaar. Daarom werd deze zorg alleen in ziekenhuizen uitgevoerd.
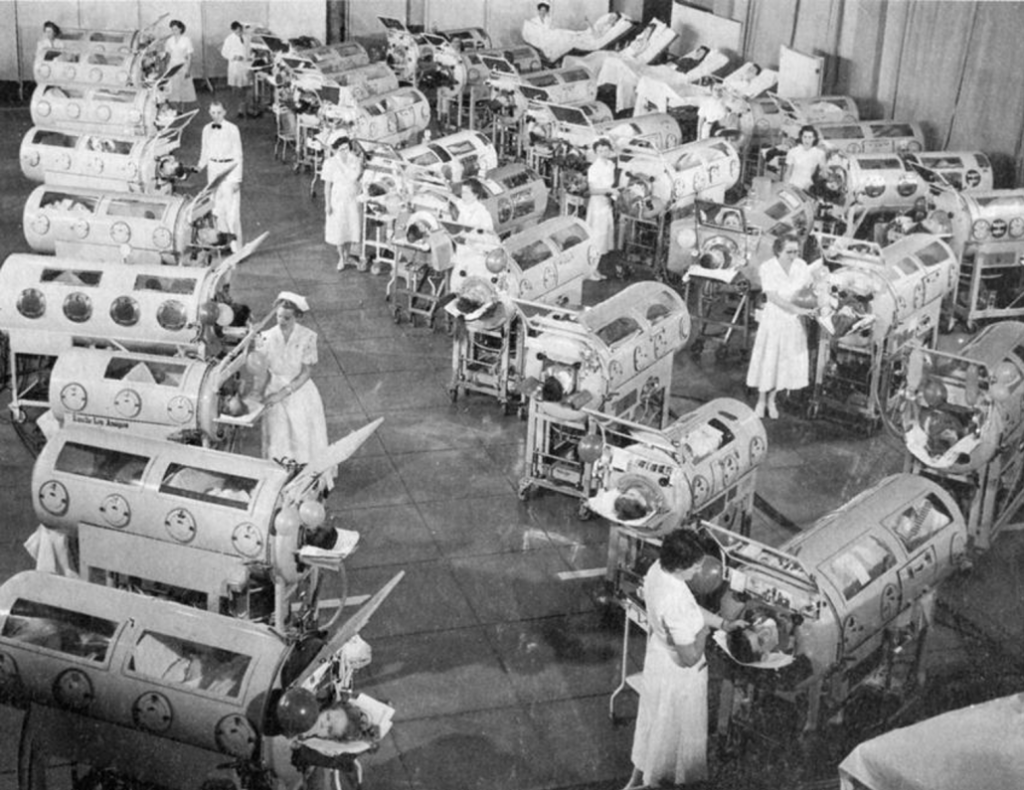
Technologische ontwikkelingen hebben geleid tot kleinere en verbeterde apparatuur. Wetenschappelijk onderzoek heeft laten zien dat chronische beademing bij aandoeningen zoals neuromusculaire ziektes, thoraxwand afwijkingen, chronisch obstructieve longziekte (COPD), slaapapneu en andere chronische longziektes kan leiden tot een toegenomen levensverwachting. Ook de vergroting van de kwaliteit van leven is hierbij een belangrijk aspect. Daarmee zijn de indicaties om op chronische beademing in te stellen toegenomen.
In Nederland worden nu ruim 4400 patiënten chronisch buiten het ziekenhuis beademd. Dit aantal blijft gestaag groeien, door de toegenomen indicaties en ook doordat de gemiddelde leeftijd in Nederland stijgt en daarmee het aantal ouderen dat op dit moment op chronische beademing wordt ingesteld. Het grootste deel (90%) van deze patiënten woont thuis, een klein deel verblijft in een woonzorgcentrum of een verpleeghuis.
Chronische thuisbeademing wordt ook aan kinderen gegeven; dit artikel richt zich echter met name op de zorg voor volwassen patiënten.
Organisatie van chronische thuisbeademing
Ieder CTB bestaat uit een team van longartsen, gespecialiseerd verpleegkundigen, instrumentatietechnici en diverse ondersteunende functies. Het zorgproces verloopt deels in het ziekenhuis in een poli- en klinische setting en voor een groot deel thuis. Na doorverwijzing door een medisch specialist uit de tweede lijn beoordeelt de CTB-arts of de patiënt in aanmerking komt voor chronische thuisbeademing. Dit is een medische beoordeling én ook een risicocheck op de situatie thuis. Zo wordt beoordeeld of er mogelijkheden tot alarmering zijn en of er voldoende ondersteuning bij de zorg is door mantelzorgers en gecertificeerde zorgverleners. Dit is ook afhankelijk van het zorgprofiel, oftewel de mate van zorg die iemand nodig heeft. Bij besluit tot starten van een traject chronische beademing wordt de patiënt door de gespecialiseerd verpleegkundige ingesteld op de voor de patiënt geschikte beademingsapparatuur. Dat kan plaatsvinden in het ziekenhuis en sinds enkele jaren ook in de thuissituatie.

De follow-up gebeurt in de thuissituatie door de gespecialiseerd verpleegkundigen, mede onder controle van nachtelijke zuurstof en kooldioxide metingen. Daarnaast krijgt de patiënt jaarlijks, of zo nodig vaker, functie- en radiologische onderzoeken in het ziekenhuis en wordt hij/zij poliklinisch gezien door de CTB-arts en de gespecialiseerd verpleegkundige.
Ieder CTB is 24 uur per dag en 7 dagen per week bereikbaar voor problemen met de beademing. Bij acute problemen zal men 112 moeten bellen. Het ziekenhuis waaronder het CTB valt is eigenaar van de beademingsapparatuur en is verantwoordelijk voor het adequaat functioneren ervan op basis van het convenant medische technologie en de Wkkgz (de Wet kwaliteit, klachten en geschillen in de zorg, hierin is onder meer vastgelegd wat goede zorg inhoudt).
De apparatuur wordt als het ware uitgeleend aan de patiënt. Bij de meeste centra is dat vastgelegd in een bruikleenovereenkomst, waarin over en weer afspraken zijn opgenomen over zaken zoals onderhoud en verantwoordelijkheden. Het preventief en correctief onderhoud gebeurt door een externe partij, op basis van strikte afspraken die zijn afgeleid van het Medisch Convenant en de Medical Device Regulation. De patiënt kan ook zo nodig zelf bellen met deze partij, wanneer er technische problemen zijn met de apparatuur. Ook hierbij is 24/7 bereikbaarheid ingericht. Het ziekenhuis is verantwoordelijk om regelmatig steekproeven te doen – door de instrumentatietechnici – op het uitgevoerde onderhoud. Dit om te borgen dat apparatuur betrouwbaar en veilig ter beschikking van de patiënten staat.
Rondom het veilig gebruik van apparatuur zijn de eisen en afspraken opgenomen in de Richtlijn Chronische beademing. Deze zijn gericht op de hele keten zodat alle partijen en betrokkenen, te beginnen bij de patiënt, hun verantwoordelijkheden kennen en duidelijk is hoe de continuïteit en veiligheid van de beademing geborgd is. Zo zijn er onder andere afspraken voor de situatie van stroomuitval, die zeer belangrijk zijn voor de patiënten die geheel afhankelijk zijn van beademing. Hierbij is relevant of de storing korter of langer aanhoudt in relatie tot de apparatuur, de status van de accu’s en de beademing vrije tijd van de patiënt. Bij een grotere calamiteit zal worden samengewerkt met de regionale GHOR (Geneeskundige Hulpverlening bij Ongevallen en Rampen), zoals in 2021 gebeurd is bij de overstromingen in Limburg. Ook zijn de afspraken voor onderhoud en het inzetten van vakantieapparatuur vastgelegd.
Voor het beademen is niet alleen een beademingsapparaat nodig maar ook diverse beperkt te gebruiken artikelen, zoals maskers, slangen of beademingscanules. Deze disposables worden door een externe gecontracteerde partij geleverd. De patiënt kan deze zelf bestellen via een webshop. Hierbij hebben de CTB-kaders ingericht voor soort en aantal.
Vanwege de complexiteit rondom een beademde patiënt is scholing verplicht en ook hierover zijn afspraken in de Richtlijn Chronische beademing opgenomen. De scholing start bij het instellen, waarbij de patiënt en de mantelzorgers geïnstrueerd worden. Het instelproces duurt enkele dagen. In die tijd wordt herhaaldelijk uitleg gegeven. Voor uitleg over apparatuur, ook voor het schoonmaken en onderhoud dat de patiënt zelf behoort te doen, worden instructievideo’s gebruikt. Steeds vaker worden animaties gemaakt, die de informatie op een begrijpelijke manier in gesproken en geschreven woord én in beeld weergeven. De beschikbare video’s en animaties zijn te zien via de websites van de CTB en zijn ook via een QR-sticker op het apparaat toegankelijk. Op dit moment wordt onderzocht of het zinvol is om patiënten voorafgaand aan het instellen informatie toe te sturen via e-mail of digitale middelen zoals de Beter Dichtbij app.
De scholing voor zorgverleners is georganiseerd met een landelijk onderwijsprogramma en een digitaal platform: Learning Management System (LMS). Zoals eerder aangegeven kunnen alleen gecertificeerde zorgverleners worden ingezet. Het certificaat wordt verkregen wanneer zowel theoretische onderdelen als praktische oefening met voldoende resultaat doorlopen zijn. Het LMS kent verschillende leerroutes per soort beademing, non-invasief en invasief, en voor de verschillende technieken rondom beademing, zoals airstacken (een techniek om de hoestkracht te verbeteren) of het inzetten van een hoestmachine. Per leerroute gelden verschillende tarieven. Protocollen, werkwijzen en afspraken rondom handelingen en apparatuur zijn gemaakt op basis van de Richtlijn en zijn landelijk afgestemd. De zorgverlener zal eerst het theoretische deel met succes moeten afronden, voordat deze de vaardigheidstraining in de trainingsruimte bij een CTB kan volgen. Daarna volgt het aftoetsen en krijgt de kandidaat bij goed gevolg het certificaat. Dit is een belangrijke waarborg voor de kwaliteit en veiligheid van de complexe chronische beademingszorg thuis.
Ook bevat het LMS scholingsmateriaal voor patiënten en mantelzorgers, deze is voor hen kosteloos – tenzij de mantelzorger ook als formele zorgverlener wordt ingezet. De grotere zorginstellingen werken met een constructie van gedelegeerd toetser die zorg draagt voor de kwaliteit en kennis van het team in de instelling. Hier is een aparte leerroute voor beschikbaar.
De juiste zorg op de juiste plek: de patiënt centraal
Door de patiënt steeds meer in de organisatie van zorg op te nemen, werken de CTB aan verdere verbetering van kwaliteit van zorg.
Zo heeft ieder CTB een patiëntenpanel dat bestaat uit patiënten en directe familieleden en mantelzorgers. Onderwerpen worden voorgesteld door de leden en door het CTB-team. Leden van de panels zijn betrokken geweest bij de ontwikkeling van de webshop voor disposables. Bij de aanbesteding van apparatuur worden de panels uitgenodigd om mee te doen aan het testen van apparatuur. De ambitie is om deze regionale commissies op termijn tot een landelijke vertegenwoordiging samen te brengen.
Veel aandacht wordt besteed aan begrijpelijke informatievoorziening zoals brieven, folders, animaties en websites. Hierbij speelt digitalisering van zorg een rol, mede gelet op de toenemende schaarste in de zorg. Tegelijkertijd vraagt dat om aandacht voor de gezondheidsvaardigheden van de patiënt, zoals taalvaardigheid en digitale vaardigheden. Alleen als de patiënt begrijpt wat er staat te gebeuren, kan de behandeling veilig worden ingezet en kan er sprake zijn van gezamenlijke besluitvorming tussen patiënt en zorgverlener over welke zorg het beste bij de patiënt past.
Landelijke samenwerking
Zoals in het voorgaande naar voren is gekomen, is de huidige staat van de uitvoering van zorg voor de chronische beademde patiënt thuis het resultaat van een bijzondere samenwerking tussen de vier CTB’s in Nederland. De ontwikkeling van het LMS is alleen mogelijk geweest door het organiseren van landelijke werkgroepen die op operationeel, tactisch en strategisch niveau overeenstemming hebben gezocht en vernieuwing hebben ingezet. Uitkomsten hiervan zijn vastgelegd in een Missie en Visie document, dat richting geeft aan verdere uitvoering en ontwikkeling.
De landelijke werkgroepstructuur wordt ook toegepast bij het gezamenlijk aanbesteden van inkooptrajecten zoals disposables en apparatuur en leidt tot verdergaande standaardisatie, kwaliteitsverbetering en kostenbeheersing. Gezamenlijke aanbesteding leidt ook tot beïnvloeding van de markt, met als doel beheersing van kwaliteit, veiligheid en kosten, maar ook innovatie in middelen en apparatuur. Een belangrijke ontwikkeling in dat opzicht is het mogelijk maken van telemonitoring, zodat de zorg meer op afstand kan plaatsvinden. Dit vereist een robuuste, betrouwbare infrastructuur. Hiervoor is een studie in uitvoering, de HIT studie (Home Initiation Trial), die met een subsidie van ZonMw wordt mogelijk gemaakt voor de duur van 2 jaar en in gezamenlijkheid met alle centra wordt uitgewerkt.
Afsluitend
Bij chronische beademing door de CTB’s wordt complexe zorg en hoog risicovolle apparatuur op een veilige manier ingezet in de thuissituatie. Hierdoor kunnen patiënten thuis of in een vervangende thuissituatie zo comfortabel mogelijk verblijven en, waar mogelijk, hun maatschappelijk activiteiten zo lang mogelijk uitvoeren.








