De geschiedenis heeft ons geleerd dat automatisering ons een hoop kan brengen, zoals bijvoorbeeld structuur, verbetering en versnelling. Maar hoe automatiseer je een behandelproces voor prematuur geboren baby’s? Door middel van een combinatie van (wetenschappelijk) onderzoek en ontwerp heeft Sophie Cramer, onder begeleiding van Arjan te Pas, Jan Jaap Baalbergen, Alex Vernooij en Ivonne Lammerts, in het LUMC de BreatheBuddy ontwikkeld voor de automatisering van de behandeling van apneu bij premature baby’s. Ze behaalde hiermee afgelopen november haar PDEng Qualified Medical Engineer aan de Technische Universiteit Eindhoven.
Apneu bij prematuren
Ongeveer 7% van alle baby’s in Nederland worden prematuur geboren – na minder dan 37 weken zwangerschapsduur – en lopen daarom achter in groei en ontwikkeling [1]. Baby’s die intensieve monitoring en ondersteuning nodig hebben om buiten de baarmoeder te overleven worden opgenomen op de Neonatale Intensive Care Unit (NICU).
Een van de meest voorkomende diagnoses op de NICU is apneu bij prematuriteit. Het komt voor bij bijna alle prematuren die geboren zijn na <28 weken of met een geboortegewicht van <1000g [2]. Apneu wordt gedefinieerd als een adempauze van 10-20 seconden en gaat vaak gepaard met desaturatie en/of bradycardie [3]. De etiologie is gerelateerd aan de onrijpheid van het ademhalingscentrum in de hersenen en de onvoltooide myelinisatie van de hersenstam, maar de exacte oorzaak is onbekend [4, 5]. Het is wel duidelijk dat veelvuldige of langdurige apneus, en met name de daarmee gepaard gaande hypoxie en bradycardie, het risico op ernstig hersenletsel en een mindere neurologische ontwikkeling verhoogd [6, 7].
Huidige behandeling
Ondanks dat bewezen effectieve methoden zoals cafeïne behandeling en non-invasieve ademhalingsondersteuning worden gebruikt om apneu te voorkomen, lukt dat niet in alle gevallen [3]. Om de ademhaling weer te initiëren en hypoxie en bradycardie te verhelpen is adequate reactie van de verpleegkundige vereist; tactiele stimulatie, vaak gecombineerd met extra zuurstof en, als nodig, masker ventilatie [8, 9].
Uitdaging
Ondanks dat tactiele stimulatie al jaren wordt aanbevolen en toegepast, blijft de reactieve behandeling van apneu een voortdurende uitdaging omdat de duur van apneu, en dus ook de duur van hypoxie en bradycardie, volledig afhankelijk zijn van de responstijd van de verpleegkundige. Onderzoek heeft aangetoond dat een vertraging in responstijd de duur van apneu doet toenemen en leidt tot lagere SpO2 waarden [10]. Adequaat reageren is dus van cruciaal belang, maar kan bemoeilijkt worden door een hoge werkdruk en/of alarmvermoeidheid.
De omvang van deze uitdaging is toegenomen met de verhoogde overlevingskansen van baby’s met een extreem laag geboortegewicht en de komst van Single Room Units (SRU). Een recente studie uit Veldhoven liet zien dat in een SRU NICU, de mediaan responsetijd op apneu 50 seconden is, in de gevallen dat de verpleegkundige niet al aanwezig was in de kamer [11].
Onder neonatologen is er wereldwijd een sterke drive om nieuwe methoden te ontwikkelen die de ademhaling bij prematuren stabiliseren en de duur van hypoxie en bradycardie verminderen. Verbeteringen in de huidige behandeling zullen niet alleen de zware last voor veel patiënten en ouders verminderen, maar ook de economische impact van vroeggeboorte in onze samenleving.
Visie
De visie die geleid heeft tot het initiëren van het QME-ontwerpproject van Sophie is dat het automatiseren van tactiele stimulatie zal resulteren in het voorkomen of verkorten van apneu, hypoxie en bradycardie door middel van een automatische directe respons.
Aan het begin van het project was bekend dat er op dat moment geen automatische tactiele stimulatie apparaten commercieel verkrijgbaar waren. Het doel was daarom om een eerste prototype te ontwikkelen om de bovenstaande visie te testen.
Methode
Voor dit project is gebruikt gemaakt van een iteratieve ontwerpcyclus, waarbij zowel de eisen aan het product als het product zelf door middel van tussentijdse evaluaties of bevindingen zijn aangepast.
De primaire eisen aan het automatische tactiele stimulatie apparaat werden aan de start van het project gedefinieerd en luiden als volgt: het apparaat (a) is effectief in het beëindigen of voorkomen van apneu, (b) past in de huidige omgeving en werkwijze en (c) is veilig in gebruik. Om deze eisen verder te specificeren zijn er verschillende onderzoeken uitgevoerd.
Vanwege de zeer kwetsbare doelgroep is het niet mogelijk om snel vergelijkend onderzoek op te zetten met verschillende, niet eerder onderzochte medische hulpmiddelen. Om die reden is er gezocht naar andere manieren om te onderzoeken of tactiele stimulatie effectief is en welke vormen van stimulatie het meest effectief zijn. Hier is voor een pragmatische aanpak gekozen en is gebruikt gemaakt van literatuuronderzoek, observationele studies en dieronderzoek. Om te verzekeren dat het apparaat past in de huidige omgeving zijn er eisen opgesteld aan de hand van observaties op de NICU en focusgroepen met verpleegkundigen. De veiligheid is gewaarborgd door het herhaaldelijk uitvoeren van risicoanalyses op zowel het product (HFMEA) als het nieuwe proces (SAFER) en het volgen van de wettelijke en centrum specifieke eisen met betrekking tot medische hulpmiddelen (MDD/MDR) en medisch-wetenschappelijk onderzoek (WMO).
De uitkomsten van al deze onderzoeken hebben samen geleid tot een uitgebreid programma van eisen waar een automatisch tactiel stimulatie apparaat aan zou moeten voldoen. Aan de hand van dit programma zijn verschillende ideeën en concepten bedacht, waarvan de meest veelbelovende geselecteerd en uitgewerkt is.
Resultaten
De wetenschappelijke onderzoeken die zijn uitgevoerd tonen aan dat automatische mechanische stimulatie een veelbelovende oplossing is voor het verbeteren van de behandeling van apneu bij prematuren. Op dit moment is er een grote verscheidenheid aan stimulatie methodes die worden toegepast door verpleegkundigen maar is de effectiviteit onbekend (artikel in voorbereiding). In een diermodel is aangetoond dat tactiele stimulatie een positief effect heeft op het stabiliseren van de ademhaling en dat de timing van de stimulatie daar een rol in speelt (artikel in voorbereiding). Tot slot leert de literatuur ons dat verschillende vormen van mechanische stimulatie – zoals vibrerende of pulserende hulpmiddelen – apneu, hypoxie en bradycardie kunnen voorkomen of verkorten [12]. De meest effectieve methode is echter nog steeds onbekend.
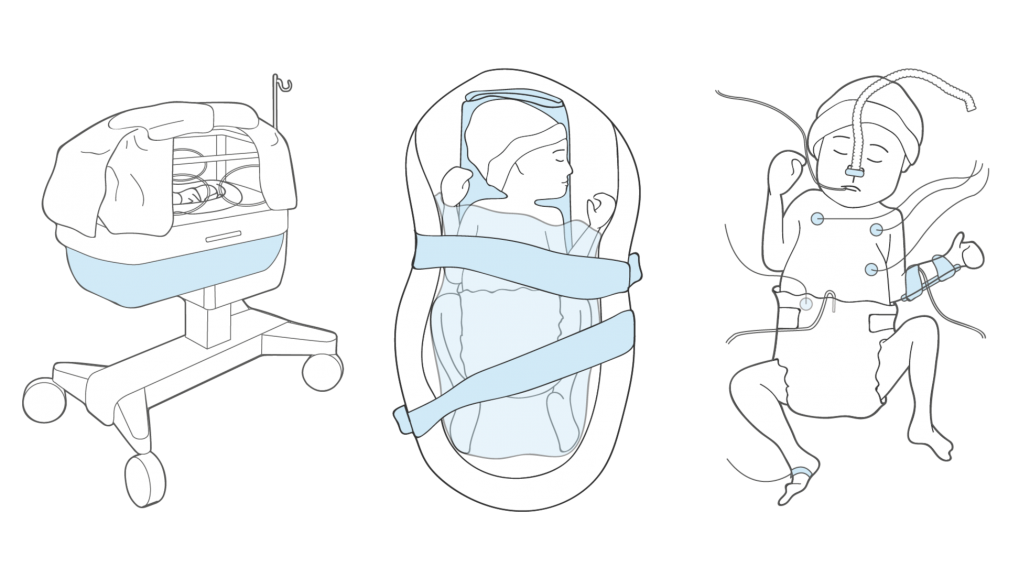
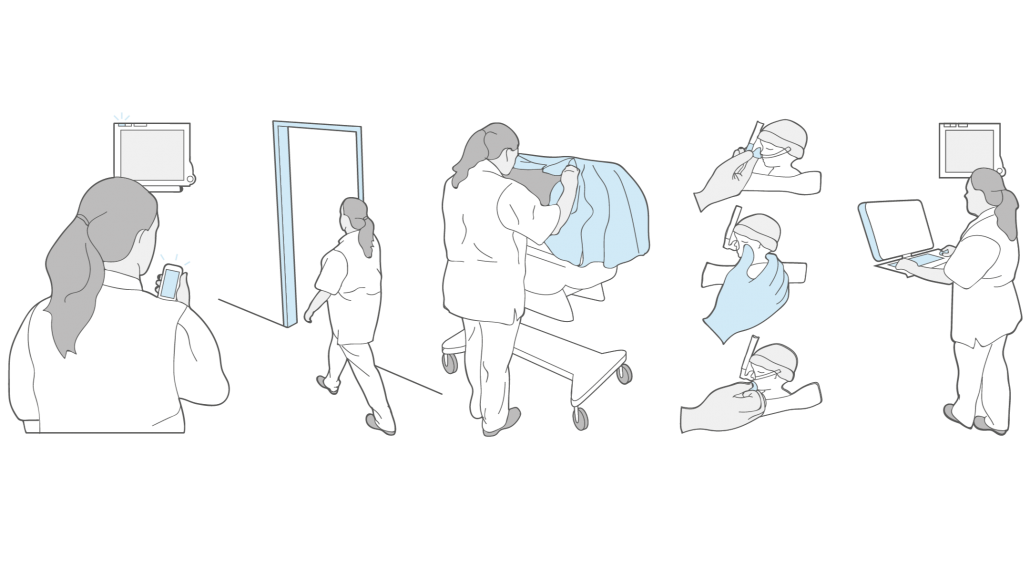
Dankzij de observaties op de NIUC is o.a. in kaart gebracht welke apparatuur er aan een patiënt gekoppeld wordt en welke zorg en behandelingen een patiënt mogelijk krijgt (Afbeelding 1). Daarnaast is er, aan de hand van de inzichten uit de focusgroepen, een overzicht gemaakt van het complete behandelproces van apneu in het LUMC (Afbeelding 2). Dit overzicht werd weer gebruikt voor het identificeren van cruciale punten of stappen in het proces die bij een automatische behandeling behouden zouden moeten blijven.
De risicoanalyses hebben bijgedragen aan het aanvullen van het programma van eisen wat op basis van de bovengenoemde onderzoeken en analyses is opgesteld. Daarnaast geven de wetgeving en de geïdentificeerde risico’s richting aan de doelen van de onderzoeken die gedaan zullen worden om de veiligheid van het apparaat te valideren.
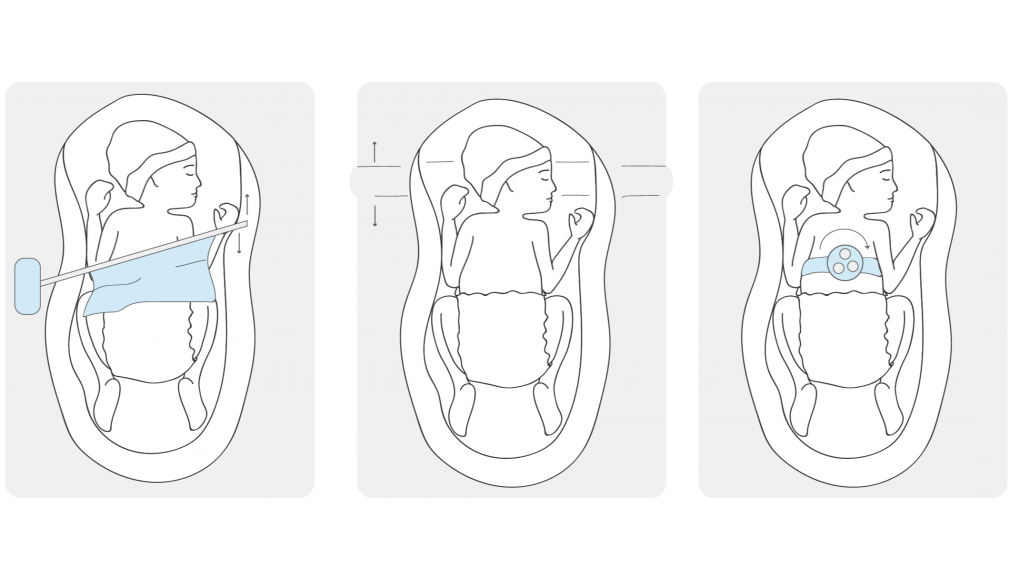
Brainstormsessies met verschillende stakeholders hebben geleid tot verschillende ideeën en concepten voor mechanische stimulatie (Afbeelding 3). Aan de hand van de opgestelde eisen is het meest veelbelovende concept geselecteerd en verder uitgedacht. Het uiteindelijke ontwerp heeft de naam BreatheBuddy gekregen.
Vervolg
Onlangs is het werkingsmechanisme van de BreatheBuddy succesvol geëvalueerd in een diermodel. De combinatie van ontwerp en wetenschappelijk onderzoek heeft ervoor gezorgd dat er een patent is aangevraagd. In de komende maanden zal het concept vertaald worden naar een klinisch prototype en zal er gestart worden met het evalueren van de haalbaarheid en veiligheid van het gebruik van de BreatheBuddy in de klinische praktijk. De uitkomsten van dit onderzoek zullen weer leiden tot aanpassingen in het ontwerp.
De klinische evaluatie van de BreatheBuddy zal geen deel meer uitmaken van het QME-ontwerpproject van Sophie, maar van haar promotietraject op de afdeling Neonatologie in het LUMC. Zo wisselt zij ook in haar opleidingen ontwerp en onderzoek af.
Referenties
[1] Perined. Jaarboek zorg in Nederland. 2017 [cited 2018 17-07-2018].
[2] Henderson-Smart, D.J., The effect of gestational age on the incidence and duration of recurrent apnoea in newborn babies. Aust Paediatr J, 1981. 17(4): p. 273-6.
[3] Eichenwald, E.C., F. Committee on, and A.A.o.P. Newborn, Apnea of Prematurity. Pediatrics, 2016. 137(1).
Mathew, O.P., Apnea of prematurity: pathogenesis and management strategies. J Perinatol, 2011. 31(5): p. 302-10.
[4] Abu-Shaweesh, J.M. and R.J. Martin, Neonatal apnea: what’s new? Pediatr Pulmonol, 2008. 43(10): p. 937-44.
[5] Janvier, A., et al., Apnea is associated with neurodevelopmental impairment in very low birth weight infants. J Perinatol, 2004. 24(12): p. 763-8.
[6] Poets, C.F., et al., Association Between Intermittent Hypoxemia or Bradycardia and Late Death or Disability in Extremely Preterm Infants. JAMA, 2015. 314(6): p. 595-603.
[7] Zhao, J., F. Gonzalez, and D. Mu, Apnea of prematurity: from cause to treatment. Eur J Pediatr, 2011. 170(9): p. 1097-105.
[8] Sale, S.M., Neonatal apnoea. Best Practice & Research Clinical Anaesthesiology, 2010. 24(3): p. 323-336.
[9] Pichardo, R., et al., Vibrotactile stimulation system to treat apnea of prematurity. Biomed Instrum Technol, 2003. 37(1): p. 34-40.
[10] Joshi, R., et al., The heuristics of nurse responsiveness to critical patient monitor and ventilator alarms in a private room neonatal intensive care unit. PLoS One, 2017. 12(10): p. e0184567.
[11] Cramer, S.J.E., et al., Effect of Tactile Stimulation on Termination and Prevention of Apnea of Prematurity: A Systematic Review. Front Pediatr, 2018. 6: p. 45.