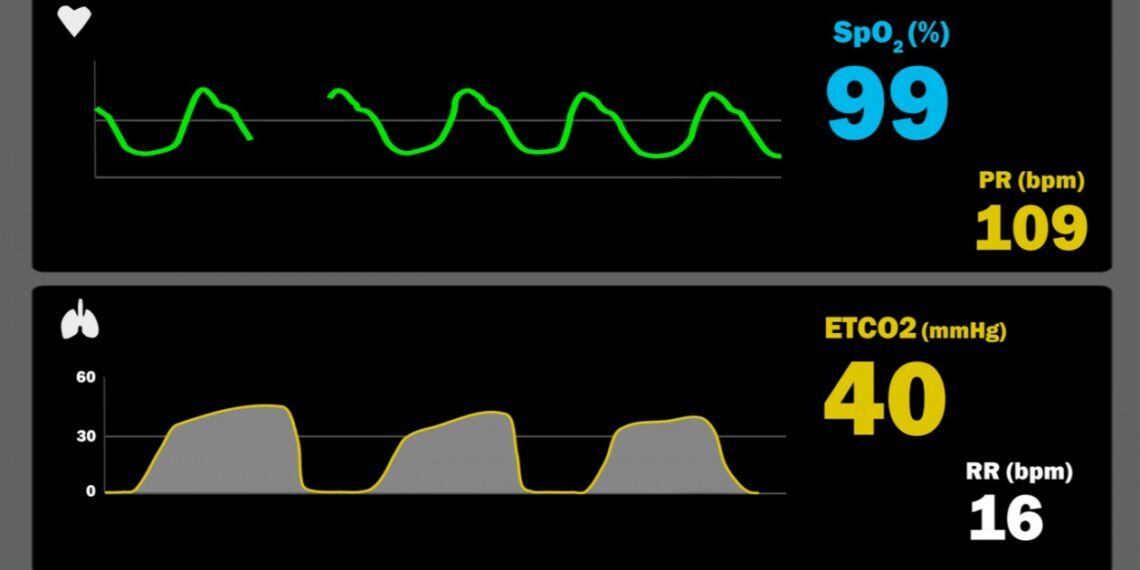
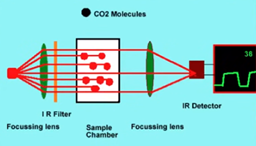
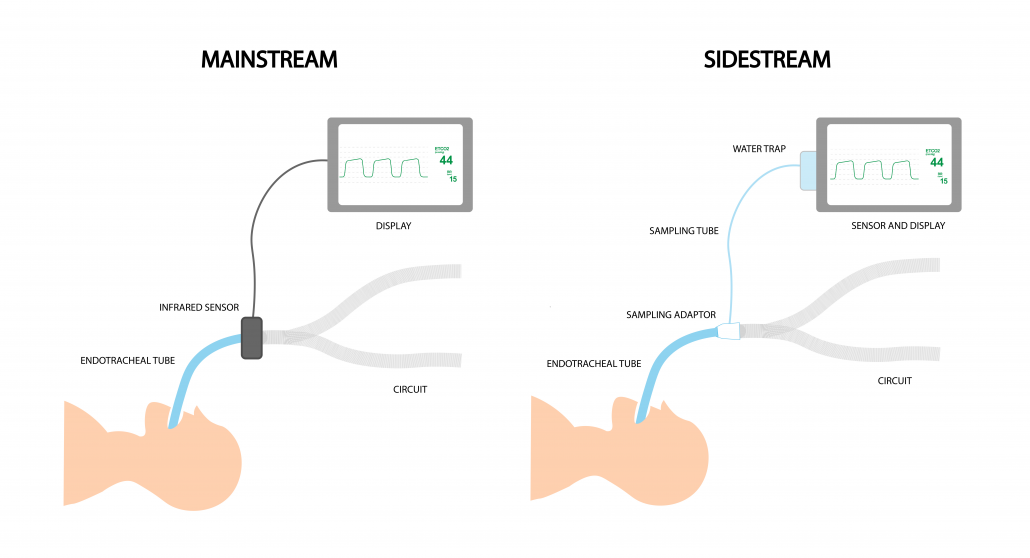
Een capnometer is een apparaat dat de concentraties koolstofdioxide (CO2) in uitgeademde gassen meet.
Introductie capnografie
De CO2 concentratie in uitgeademde lucht kan snel informatie verschaffen over ventilatie (ademhaling), perfusie (doorbloeding) en metabolisme van een patiënt. De verschafte informatie zegt niet direct iets over de bovengenoemde zaken, maar kan wel snel de alarmbellen laten rinkelen als er afwijkingen te zien zijn, zoals bijvoorbeeld bij een hartinfarct.
De maximale waarde van CO2 in de uitademingslucht wordt ook wel end-tidal CO2 (EtCO2) genoemd en kan worden gemeten door middel van capnografie met een infrarood sensor. Hierbij wordt een transparante meetkamer met een infraroodbron en een detector aangesloten op de beademingsbuis in je luchtpijp (trachea) die de hoeveelheid infrarood licht meet die niet geabsorbeerd wordt door de CO2 moleculen in de uitgeademde lucht.
Hoe meer CO2 in het gas, des te minder infrarood licht doorgelaten wordt. De gemeten waarden kunnen afgebeeld worden in een capnogram, waarbij je een golf-vormige grafiek krijgt. Er zijn verschillende termen die weliswaar door elkaar gebruikt worden maar niet hetzelfde zijn. Capnometrie geeft slechts een getal van één meetwaarde, wat de EtCO2 aangeeft. Bij capnografie is er juist een continue meting van de CO2, waarmee vervolgens een grafiek, het capnogram, gemaakt kan worden.
Hoe werkt het?
Een infrarood (IR) straal met een kleine golflengte (4,3 µm) wordt door een gasmonster geprojecteerd. Wanneer de straal door het gasmonster heen gaat, wordt een deel van het infrarood licht geabsorbeerd door de CO2 moleculen aanwezig in de lucht. Het doorgelaten licht wordt met een IR sensor opgevangen en gemeten.
Er bestaan twee soorten capnometers die verschillende methoden gebruiken. Bij “side stream” capnometers wordt er via een aftakking een gasmonster naar een monitor geleid, waardoor er dus niet direct in de luchtpijp een meting van de CO2 concentratie gedaan wordt. Voordat er een meting plaats vindt, worden de vochtdeeltjes aan het gas onttrokken.
Het nadeel van deze methode is dat het smalle lumen van het monsterslangetje snel verstopt kan raken door condens of afscheidingen uit de longen. In geval van “main stream” capnometers, wordt er een meting uitgevoerd direct in de gasstroom. Er wordt een cuvet in de ademgasstroom geplaatst met zowel een IR bron als IR sensor. De cuvet wordt ook verwarmd om condensatie te voorkomen. Deze manier is veel directer en sneller. Het grootste nadeel is alleen de grootte en het gewicht van de hele cuvet.
Capnografie: normaal vs. afwijkend
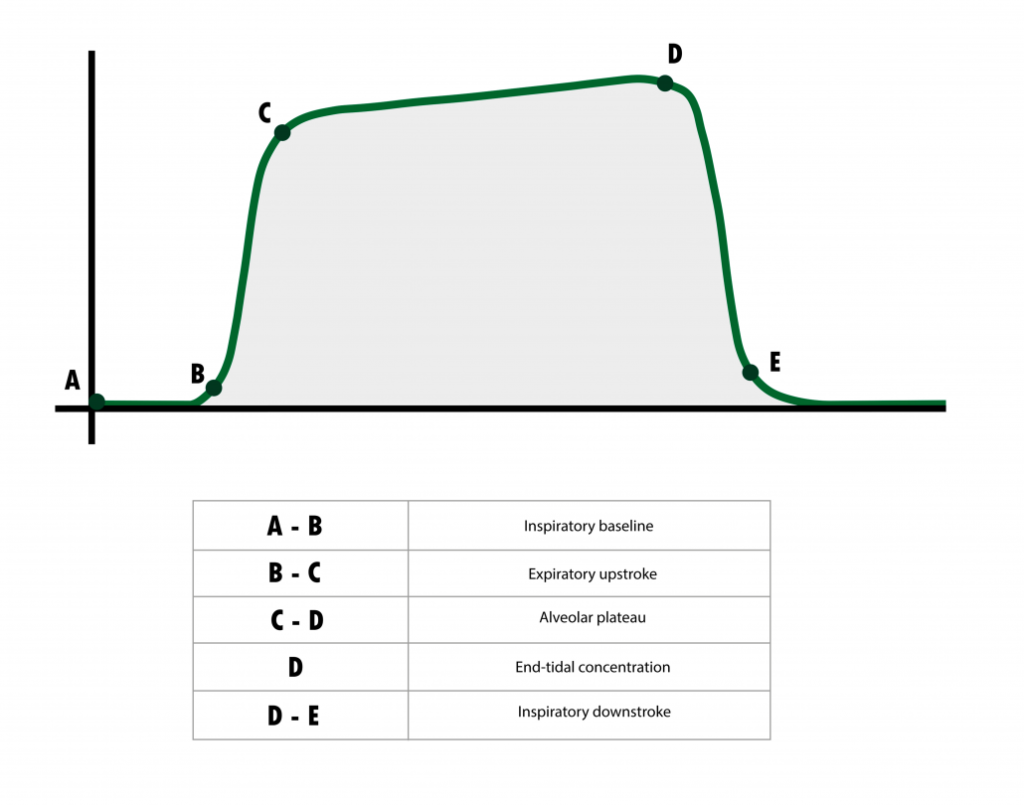
Capnografie maakt het mogelijk de veranderingen in CO2-concentratie te bekijken door middel van een golfvormweergave. De CO2-golfvorm kan worden onderverdeeld in segmenten die verschillende fasen van de ademhalingscyclus representeren. Aan het begin van de normale uitademing wordt als eerste de lucht uit de anatomische dode ruimte verdreven. In de dode ruimte, denk aan bijvoorbeeld de lucht in de trachea, heeft er geen gasuitwisseling plaatsgevonden en is de CO2-concentratie zeer laag. Naarmate er meer lucht uit de longblaasjes vrij komt en bij de meetplaats komt is het resultaat dat de concentratie uitgeademde CO2 zal stijgen. Verspreid door de longen zijn er gebieden met verschillende ventilatie- perfusieverhoudingen, dat wil zeggen dat sommige delen meer worden doorbloed en anderen meer geventileerd.
Door synchroon legen van alle longblaasjes, bereikt de CO2-concentratie echter een bijna constante gemiddelde CO2-waarde, het alveolaire plateau genoemd. Aan het einde van het plateau bevindt zich de EtCO2. Op dit punt is het verschil tussen de EtCO2 en de arteriële CO2-spanning (PaCO2, hoeveelheid CO2 in het arterieel bloed) minimaal en weerspiegelt de EtCO2 de PaCO2. Bij een gezonde ademhaling is de EtCO2 een kleine onderschatting van de PaCO2 ( inademing de CO2-concentratie snel weer tot het basisniveau, aangezien er vrijwel geen CO2 in de ingeademde lucht zit. Bij diffuse parenchymale longziekten is de gaswisseling van O2 en CO2 tussen de capillairen en de alveoli aangedaan. In geval van parenchymale longziekten is de EtCO2 de som van alle uiteenlopende CO2 spanningen uit alveoli en is vaak verlaagd.
De verhoogde positieve PaCO2-PEtCO2 ratio is te verklaren door voortdurende ventilatie van longblaasjes die niet langer worden doorbloed, oftewel geperfundeerd. Ook andere aandoeningen kunnen leiden tot een verhoogde PaCO2-PEtCO2 ratio. Hypovolemie met verlaagde druk in de longen (door te weinig bloed in het systeem) zorgt voor verminderde toevoer van CO2 naar de longen. Verhoogde eind-expiratoire druk met verhoogde alveolaire druk bemoeilijkt het transport van CO2 naar de longblaasjes uit de capillairen.
Bij pulmonale vasculaire occlusieve ziekte wordt de toevoer van bloed met CO2 naar de longen bemoeilijkt. En bij veneuze luchtembolie is er juist sprake van te hoge CO2 concentratie in de arteriën, waardoor de CO2- spanning in de alveoli relatief lager lijkt. Veranderingen in PEtCO2 moeten met uiterste voorzichtigheid worden geïnterpreteerd. Een plotselinge afname kan veel verschillende oorzaken hebben. Het kan duiden op een losgeraakte beademingsbuis, een lekkage, een verstopte beademingsbuis, plotselinge hypotensie, plotselinge hyperventilatie of een ernstige longembolie (bloedprop in de longen). Een geleidelijke afname kan een teken zijn van hyperventilatie, verminderde longdoorbloeding of verminderde CO2-productie (metabolisme). Een plotselinge stijging van de PETCO2 kan het gevolg zijn van bijvoorbeeld een injectie met natriumbicarbonaat (bij afbraak komt CO2 vrij) of een plotselinge toename van het hartminuutvolume.
Een geleidelijke toename kan duiden op een grotere productie van CO2 of hypoventilatie. Verkeerde intubatie in de slokdarm zou resulteren in de totale afwezigheid van een van een golfvorm, gezien daar geen uitgeademde lucht doorheen stroomt. Zo is dus te zien dat de CO2 concentratie van zeer veel zaken afhankelijk is en is het vaak moeilijk op het eerste oog te zeggen waar de verandering zit en hoe er gehandeld moet worden, maar het geeft wel vaak een indicatie dat er wat gedaan moet worden.
Klinische Capnometrie
In gezonde patiënten is de EtCO2 min of meer gelijk aan de arteriële CO2-spanning (PaCO2). Met behulp van EtCO2 kunnen dus veranderingen in de PaCO2 van de gezonde, hemodynamisch stabiele patiënten worden gevolgd, maar niet van ernstig zieke patiënten, omdat de EtCO2 ook veranderingen in perfusie van de longen en dode-ruimteventilatie weerspiegelt, wat bij een zieke patiënt afwijkend kan zijn.
Een significante verandering in de EtCO2 geeft een indicatie om PaCO2 te bepalen door middel van een arteriële bloedgas (ABG) analyse, om te controleren of er ook een verandering in de PaCO2 is; een constante EtCO2 sluit echter niet meteen veranderingen in PaCO2 uit. EtCO2 patronen bij de ernstig zieke patiënt zijn vaak misleidend vanwege de grote variabiliteit in de PaC02-PEtCO2-gradiënt bij de individuele patiënt.
Routinematig gebruik van capnometrie als vervanging voor PaCO2-meting door middel van ABG-analyse of als PaCO2-trendmonitor op de intensive care moet worden ontmoedigd. Het tot de beschikking hebben van een capnometer kan voor sommige artsen op intensive care afdelingen wel wenselijk zijn voor andere specifieke functies; bijvoorbeeld voorkomen dat de slokdarm geïntubeerd word, een veranderende ventilatie-perfusieverhouding vast te stellen door een veranderende PaCO2-PEtCO2-gradiënt of om herstel van de bloedsomloop aan te tonen na hartstilstand en reanimatie.
Capnografie is nuttig in de volgende omstandigheden:
- Om de juiste plaatsing van de beademingsbuis vast te stellen. Dit is vooral zinvol op een luidruchtige SEH-afdeling.
- Om kwaadaardige hyperpyrexie op te sporen. De enorme toename van de CO2-productie wordt in dat geval veroorzaakt door een verhoogd spiermetabolisme. Deze toename gaat meestal vooraf aan de hoge koorts. Vroege detectie van hyperpyrexie is een van de belangrijkste redenen om standaard EtCO2 te meten na inname van ecstasy.
- Om lucht-, vet- of longembolie op te sporen. Een enorme afname van EtCO2 treedt op als gevolg van vergroting van dode ruimte.
- Om de effectiviteit van de beademing en de effecten van IPPB (intermitterende positieve drukbeademing) te monitoren. Zo kan hypoventilatie of hyperventilatie worden opgespoord en vervolgens bevestigd met ABG-analyse.
- Om de effectiviteit van reanimatie te beoordelen. Bij het ontbreken van circulatie, is er meestal geen CO2 in de longen. Zodra de capnograaf een stijging van CO2 waarneemt, is dat een teken van geslaagde reanimatie. Hierbij hoeven de borstcompressies niet onderbroken te worden om de meting uit te voeren, gezien de capnograaf daar niet gevoelig voor is, in tegenstelling tot de ECG monitor. Als er echter een hoge dosis adrenaline wordt gebruikt, is EtCO2 geen goede indicator voor reanimatiemethoden.
Dit artikel is overgenomen van:
https://www.ebme.co.uk/articles/clinical-engineering/capnometry-capnography