Inleiding
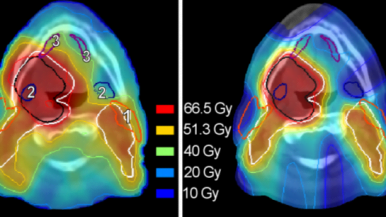
Door de relatief hoge massa van een proton, scatteren protonen weinig en gaan ze nagenoeg recht de tumor in. Daarnaast worden protonen geheel afgeremd in het lichaam, waardoor er geen schade wordt aangericht aan het weefsel achter de tumor. Hierdoor heeft protonen therapie de potentie om een hogere dosis aan de tumor te geven, en toch ongewenste neveneffecten aan het gezonde weefsel te verlagen (Figuur 1) [1].
Protontherapie werd voor het eerst toegepast in 1954 in het Berkeley Radiation Laboratory [8]. Momenteel zijn er een vijftigtal protonencentra wereldwijd actief [9]. Dit aantal is echter maar heel klein t.o.v. het aantal fotonencentra, simpelweg vanwege het feit dat protonentherapie een stuk duurder is. De discussie rondom de voordelen van protonentherapie t.o.v. fotonentherapie is in Nederland recent in een stroomversnelling geraakt doordat er vier grote centra in Nederland zijn die een protonenfaciliteit willen gaan bouwen [4]. Voor weinig tumorsites is er echter hard bewijs van een klinisch voordeel van protonentherapie. Dit komt omdat er maar weinig gerandomiseerde klinische trials zijn uitgevoerd [2]. Daarnaast zijn er hoge kosten verbonden aan het bouwen en onderhouden van een protonenfaciliteit, waardoor de vraag ontstaat of we deze zorg wel willen aanbieden voor iedereen, of dat we deze zorg alleen voor een selecte patiëntengroep willen gaan aanbieden.
Discussie
De meningen zijn verdeeld of het noodzakelijk is om gerandomiseerde klinische trials uit te voeren voor het gebruik van protonentherapie [6]. Als de fysische voordelen van protonentherapie zo duidelijk zijn voor het brede publiek, kan de patiënt een gerandomiseerde trial dan wel aan? Vaak worden gerandomiseerde trials, als het voordeel van de nieuwe techniek zo duidelijk is, als onnodig, onacceptabel en onethisch gezien. Indien je echter volledig achter evidence-based practice staat, dan zijn positieve gerandomiseerde trials een eis voor het gebruik en vergoeding van een nieuwe technologie.
Artsen zijn altijd betrokken in gerandomiseerde studies. Vaak hebben zij een dubbelrol als onderzoeker en arts, en komen daardoor regelmatig in ethische conflicten terecht: wordt er genoeg naar het belang van de individuele patiënt gekeken (deontologie) of kijken we alleen maar naar wat het beste is voor het merendeel van de patiënten (utilitarisme)? Voor de arts is het dan eigenlijk ook onmogelijk om een utilitaristisch standpunt te hebben omdat hij of zij verplicht is om te kijken naar wat het beste is voor de individuele patiënt. Een betrokken arts zou dus geen voorkeur mogen hebben voor een van de twee genoemde richtingen van de trial, maar dit blijkt in de praktijk vaak toch het geval te zijn [7]. Om dit ethische dilemma te voorkomen wordt er vaak voor gezorgd dat in ieder geval de groep van medische experts geen voorkeur hebben voor een van de twee richtingen in de studie (clinical equipoise)[13], waardoor het voor de individuele arts een minder ethisch conflict kan worden wanneer een patiënt aan een trial deelneemt.
Voorstanders van protonentherapie zeggen dat de effectiviteit van protonentherapie niet getest hoeft te worden, omdat dit geen nieuwe techniek is, maar gewoon een verbetering van een bestaande techniek (radiotherapie). Ook heeft protonentherapie op papier hele duidelijke voordelen t.o.v. fotonentherapie. Moet dit dan nog wel getest worden in een gerandomiseerde studie? Kunnen we het ethisch wel verantwoorden dat een patiënt een behandeling krijgt die op papier gewoon minder goed is? En wat betekent minder goed eigenlijk?
Er zijn een aantal planningstudies gedaan waarin bewezen is dat er bij eenzelfde hoeveelheid straling aan de tumor minder straling naar de gezonde weefsels gaat bij toepassing van protonentherapie [10]. Echter weten we niet of dit ook betekent dat de klinische effecten, zoals normale weefselschade en overlevingskans, echt anders zijn bij deze ‘nieuwe’ techniek. Een argument voor protonentherapie zou kunnen zijn dat we altijd de beste zorg aan de patiënt willen aanbieden, en protonentherapie is tenslotte naar verwachting superieur aan fotonentherapie. Daarnaast willen we altijd ALARA (As Low As Reasonably Achievable) toepassen, wat wil zeggen dat je de stralingsbelasting aan de patiënt altijd zo laag mogelijk wilt laten zijn. Dit geldt ook voor de gezonde weefsels die in de radiotherapie onbedoeld straling ontvangen.
Tegenwoordig worden mensen ouder dan vroeger, dus veel kankerpatiënten krijgen te maken met die ongewenste late termijn effecten van de bestraling, zoals schade aan het hart wat 5 tot 10 jaar na de bestraling tot uiting kan komen. Protonentherapie zou de kans op deze neveneffecten kunnen verlagen. Toch wordt het voordeel van protonentherapie voornamelijk onderkend bij de behandeling van kinderen [11], omdat zij nog een lang leven voor zich hebben. De focus ligt vaak op kinderen omdat er simpelweg niet genoeg capaciteit en geld is om alle patiënten met protonentherapie te behandelen. Gerandomiseerde trials bij kinderen zijn extreem moeilijk uitvoerbaar, en zullen er dan hoogstwaarschijnlijk ook niet gaan komen om protonentherapie te vergelijken met fotonentherapie, omdat de fysische voordelen van protonen te overduidelijk zijn om een gerandomiseerde trial ethisch verantwoord te maken. Daarnaast is de vraag of volwassen patiënten niet net zo veel recht hebben op protonentherapie. Zij hebben tenslotte vaak ook nog een lang leven voor zich.
Uiteindelijk draait het bijna altijd om geld. De vraag bij nieuwe technologie is vaak voor hoeveel patiënten het winst gaat opleveren ten opzichte van de extra kosten die ermee gepaard gaan. Is een gerandomiseerde trial niet onethisch als deze alleen uitgevoerd wordt om de kosten-effectiviteit van de nieuwe behandeling te bepalen? Patiënten die protonentherapie krijgen hebben waarschijnlijk minder complicaties tijdens en na de behandeling en hebben daardoor minder nazorg nodig. Daarnaast zijn de kosten voor radiotherapie t.o.v. de totale zorgkosten voor een kankerpatiënt maar een heel klein percentage. Moeten we dan zo moeilijk doen over die extra kosten die gepaard gaan door het gebruik van protonen in plaats van fotonen, of moeten we gewoon zeggen dat iedereen deze vermoedelijk superieure radiotherapie techniek moet kunnen krijgen? Of zouden we de patiënt moeten laten betalen indien zij graag met protonen behandeld willen worden, met als consequentie dat alleen de rijken de beste zorg kunnen betalen?
Persoonlijke mening van de auteur
Zelf heb ik een voornamelijk utilitaristische kijk op deze kwestie. Als maatschappij zijn wij niet instaat om altijd de beste technologie aan onze patiënten aan te bieden. Ik ben echter van mening dat sommige technologie zo specialistisch is en vaak zo duur is dat het voordeel voor die enkele individuele patiënt niet opweegt tegen de kosten die hiervoor door de gehele maatschappij gemaakt moeten worden. Protonentherapie is ongeveer 2 keer zo duur dan fotonentherapie [12]. Vanuit de Nederlandse overheid is er besloten dat vier centra een protonenfaciliteit mogen gaan bouwen, en hierbij is ook een voorstel gedaan over het aantal patiënten die per centra behandeld kunnen worden [15]. Persoonlijk vind ik het een goede ontwikkeling dat niet alle patiënten deze duurdere zorg aangeboden krijgen, maar dat er gekeken wordt naar de patiënten die de meeste baat hebben bij deze techniek. Daarnaast ben ik voorstander van gerandomiseerde trials om zo de superioriteit van protonentherapie ten opzichte van fotonentherapie op groepen patiënten aan te kunnen tonen. Ook als dit betekent dat dit misschien negatieve gevolgen heeft voor sommige patiënten in de studie. Daarnaast ben ik ook van mening dat wij technisch zo ver gekomen zijn door mensen die in het verleden hebben deelgenomen aan studies of experimenten. Zij hebben vaak geen baat meer van hun vrijwillige participatie, maar wij wel. Daarom vind ik dat wij ook bepaalde risico’s zouden moeten nemen om de techniek vooruit te helpen [14]. Het gebruik van protonentherapie is hier een goed voorbeeld van. Als laatste vind ik dat er uitzonderingen gemaakt moeten worden voor speciale individuele patiënten die buiten bepaalde indicaties vallen maar wel duidelijk baat hebben bij een protonentherapie behandeling.
[1] DR Olsen et al, Proton therapy: a systematic review of clinical effectiveness. Radiother Oncol, 2007, vol 83, pp 123–132
[2] M Brada et al, Proton therapy in clinical practice: current clinical evidence. J Clin Oncol, 2007, vol 25, pp 965–70
[3] M Goitein et al, Should randomized clinical trials be required for proton radiotherapy?, J Clin Oncol 2008, vol 26, pp 175-176
[4] http://www.umcgroningenptc.nl/protonen-in-nederland/aantallen
[5] MCG Pijls-Johannesma et al, Less radiation of healthytissues with treatment of protons and ions. Reduction of adverse events like the development of radiation induced cancer, Ned Tijdschr Geneeskunde , 2007, vol 4, pp 219-226
[6] DKM de Ruysscher et al, Particle therapy: randomized trials are obligatory; 3rd ESTRO Forum 2015
[7] S Hellman et al, Of mice but not men: Problems of the randomized clinical trial, N Engl J Med, 1991, vol 324, pp 1585-1589
[8] http://www.lbl.gov
[9] http://www.ptcog.ch/index.php/facilities-in-operation
[10] B Glimelius et al, Number of patients potentially eligible for proton therapy. Acta Oncol 2005, vol 44, pp 836-849
[11] http://www.cancer.net/navigating-cancer-care/how-cancer-treated/radiation-therapy/proton-therapy
[12] M Goitein et al, The relative costs of proton and x-ray radiation therapy, Clin Oncol,2003, 15, pp 37-50
[13] C Weijer et al, Clinical equipoise and not the uncertainty principle is the moral underpinning of the randomised controlled trial, BMJ, 2000, vol 321, pp 756-758
[14] D Degrazia et al, Biomedical ethics, 2010, Seventh Edition
[15] https://www.kanker.nl/organisaties/levenmetkanker-beweging/3914-zorgverzekeraar-moet-protonentherapie-voor-2-200-patienten-vergoeden