Paragrafen
Inleiding
Een multidisciplinaire risicoanalyse is de onderlegger voor risicomanagement in alle fasen van de levenscyclus van de medische apparatuur. De analyse dient opgesteld te worden als voorbereiding op en ondersteuning van aanschaf en implementatie. De resultaten van de risicoanalyse vormen input voor het programma van eisen op basis waarvan in een aanschaftraject een specifieke medische technologie wordt aangeschaft, maar ook bijvoorbeeld voor gebruiksprotocollen, vrijgavetests en onderhoudsplannen. De risicoanalyse is specifiek voor ieder ziekenhuis en voor verschillende toepassingen. Als kader hiervoor kan echter gebruik worden gemaakt van een algemeen per technologie opgesteld risicoprofiel. In zo’n risicoprofiel worden de belangrijkste risico’s bij toepassing van de betreffende technologie beschreven en worden voorstellen gedaan voor preventieve maatregelen die de kans op fouten en schade sterk verkleinen. De controlepunten en de te nemen acties worden gerelateerd aan de processtappen zoals beschreven in het NVKF (Nederlandse Vereniging voor Klinische Fysica) document ‘Prestatieindicatoren kwaliteitsborging medische systemen’ [1]. In het NVKF document zijn de processtappen binnen de levenscyclus van medische apparatuur geclusterd in de aanschaf- en implementatiefase, de gebruiksfase en de fase beëindiging gebruik. In het voorliggende document wordt gerefereerd aan deze fasen en aan de processtappen. In dit document is ook een samenvattende tabel opgenomen. Voor de exacte omschrijving en het doel van deze processtappen wordt verwezen naar het genoemde NVKF document. Het is verder goed te benadrukken dat:
- de beschrijving in dit document en de uitvoering daarvan slechts een onderdeel zijn van het hele kwaliteitsborgingsproces voor elektrochirurgische apparatuur;
- dit document een algemeen kader van een risicoprofiel beschrijft dat per ziekenhuis in de plaatselijke situatie en per toepassing in een risicoanalyse verder moet worden uitgewerkt.
Elektrochirurgie
Er is veel begripsverwarring rondom elektrochirurgie. Zoals het woord aangeeft bestaat elektrochirurgie uit het verkrijgen van een chirurgisch effect door toepassing van elektriciteit. Dit principe wordt al lange tijd toepast voor het verkrijgen van hemostase (bloedstelping) tijdens chirurgische ingrepen.
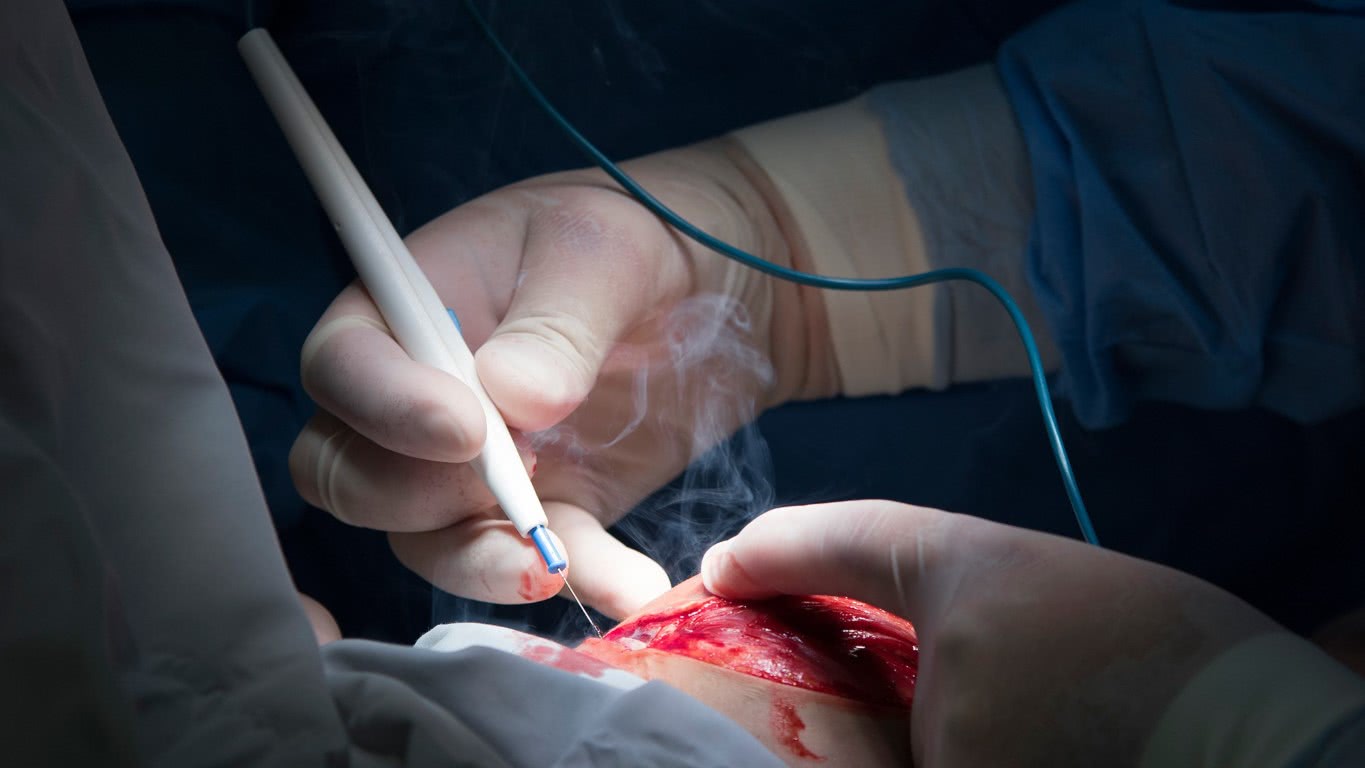
De bekendste vorm van elektrochirurgie is diathermie. Hierbij wordt een elektrische stroom door het weefsel geleid. Doordat het weefsel een weerstand vormt, ontstaat er warmte wat voor het chirurgische effect zorgt. Bij gebruik van gelijkstroom ontstaat een verschuiving van ionen en elektrolyse op de in- en uittredeplaatsen. Gelijkstroom is daarom niet geschikt voor diathermie. Laagfrequente wisselstroom zorgt voor stimulatie van spieren en zenuwen en is hierdoor minder geschikt voor chirurgische toepassingen. Bij wisselstroom met frequenties boven de 300 kHz wordt de wisselspanning niet meer door spier- of zenuwweefsel gevolgd. Dit is daarom de meest geschikte vorm van diathermie. Afhankelijk van de golfvorm van het signaal en het voltage kunnen verschillende effecten bereikt worden, van puur snijdende effecten tot puur coagulerende effecten en verschillende vormen daartussenin [2].
Diathermie is de meest gebruikte vorm van elektrochirurgie. Andere vormen van elektrochirurgie veroorzaken chirurgische effecten in het weefsel zonder de stroom direct door het weefsel te sturen. Voorbeelden hiervan zijn ultrasone elektrochirurgie, elektrocauterisatie en vessel sealing technieken. Doordat de werkingsprincipes niet geheel gelijk zijn aan de werkingsprincipes bij diathermie, zijn niet alle risico’s vergelijkbaar. In dit risicoprofiel worden de risico’s die voor alle vormen gelden, benoemd als risico’s bij toepassing van elektrochirurgie, en worden de risico’s specifiek voor diathermie apart benoemd.
Leeswijzer
Aan de hand van de volgende risico’s worden de veiligheid van medische elektrochirurgietoepassingen en mogelijke maatregelen besproken:
- Schade aan patiënt of medewerker door kennisgebrek over werkingsprincipes van elektrochirurgie
- Schade aan patiënt of medewerker door rookinademing
- Optreden van brandwonden in of rondom het operatiegebied
- Ontstaan van embolie bij patiënt doordat argongas in de bloedbaan komt
- Schade aan patiënt door bloedingen
Wij besteden in dit document geen aandacht aan behandelrisico’s die kunnen ontstaan bij onvoldoende deskundig toepassen van elektrochirurgie of aan infectiegevaar voor de patiënt [3].
1. Schade aan patiënt of medewerker door kennisgebrek over werkingsprincipes van elektrochirurgie
Er zijn bij elektrochirurgie twee soorten generatoren verkrijgbaar: spanningsgestuurde generatoren en effectgestuurde generatoren. Kennis over het werkingsprincipe is nodig om te weten hoe de generator ingesteld en gebruikt moet worden om het gewenste chirurgische effect te veroorzaken. Onjuist gebruik van de generatoren kan tot verschillende ongewenste chirurgische effecten leiden, zoals brandwonden, maar ook juist gebrek aan coagulerend of snijdend effect.
- Maatregel bij beleid (5):Maak als instelling een keuze voor elektrochirurgiegeneratoren van een bepaald werkingstype om gebruikersfouten te verkleinen. Beperk het aantal verschillende typen generatoren.
- Maatregel bij implementatie en gebruik (24, 37): Verzorg periodieke training en kwalificatie van medewerkers rondom het gebruik van elektrochirurgiegeneratoren, voor assisterend personeel, maar ook voor medisch specialisten. Besteed hierin aandacht aan het werkingsprincipe van de generator, instellingen van de generator en aan veelvoorkomende fouten in het gebruik.
- Maatregel bij implementatie en gebruik (24, 30, 37):Beperk de hoeveelheid verschillende instellingen binnen een specialisme en tussen specialismen. Neem in het gebruikersprotocol en gebruikerstraining instructies op over het gebruik en instellingen van elektrochirurgiegeneratoren.
2. Schade aan patient of medewerker door rookinademing
Een belangrijk risico bij elektrochirurgie is schade aan patiënt of medewerker door rookinademing. Afhankelijk van de intensiteit van de toegevoerde warmte bij elektrochirurgie zullen cellen in het weefsel verdampen of samensmelten (coaguleren). Hierbij komt chirurgische rook vrij. Hoeveel rook er vrijkomt is afhankelijk van het voltage en de tijdstuur van het toedienen van de energie aan het weefsel en van het type weefsel [4].
Rook is samengesteld uit gassen, dampen en deeltjes [5]. De schadelijkheid van rook wordt veroorzaakt door zowel toxische componenten (onder meer carcinogene stoffen) als biologische componenten (bacteriën en virussen). Daarnaast wordt het zicht op het operatiegebied door rook beperkt en is er sprake van stankoverlast. Ook belangrijk om te beseffen is dat chirurgische rook niet steriel is en steriliteit iets is wat tijdens een ingreep juist getracht wordt te bereiken.
Onderzoek heeft aangetoond dat rook die vrijkomt bij laseren vergelijkbaar is met die bij elektrochirurgie [6]. De causale verbanden tussen het inhaleren van rook en schadelijke effecten op lange termijn, zoals het ontwikkelen van longkanker, zijn niet duidelijk. Literatuur geeft desondanks aan dat de risico’s niet veronachtzaamd mogen worden. Ook worden er symptomen benoemd als allergische reacties, hoofdpijn, huidirritaties en longirritaties. Men dient de regel te hanteren contact met rook zoveel mogelijk te vermijden en adequate rookafzuiging is daarbij een vereiste. Er zijn op dit moment geen richtlijnen die exact beschrijven waar adequate rookafzuiging aan moet voldoen. De verantwoordelijkheid wanneer en hoe de rook dient te worden afgezogen, ligt volledig bij de zorginstellingen zelf [7-9].
Samengevat zijn de risico’s van chirurgische rook:
- Gezondheidsrisico’s lange termijn (relaties nog onbekend)
- Allergische reacties, hoofdpijn, huidirritaties, longirritaties, infecties
- Belemmering gezichtsveld
- Onaangename geur
- Onsteriliteit werkveld
- Maatregel bij implementatie en gebruik (21, 27, 37):Vermijd blootstelling aan chirurgische rook zoveel mogelijk door adequate rookafzuiging. Adequate rookafzuiging is mogelijk door afzuiging bij de bron, bij voorkeur binnen twee centimeter van de plaats waar de rook wordt gevormd. Gebruik hiervoor een (separate) afzuigunit voor rookgassen, uitgevoerd met een drietraps filter (prefilter, koolstoffilter en ULPA-filter) [9-10].
- Let op (1): Als rook niet afgezogen wordt zal aangetoond moeten worden dat de concentraties onder de MAC-waarden (Maximaal Aanvaarde Concentratie van een schadelijke stof) blijven.
Let op (2): Test voor ingebruikname of de rookafzuiging daadwerkelijk adequaat is door rookproeven en/of flowmetingen aan het uiteinde van het handstuk. - Maatregel bij implementatie en gebruik (24, 30, 44): Verzorg periodieke training en kwalificatie van medewerkers: zorg hierbij voor bewustzijn bij medewerkers dat chirurgische rook gevaarlijk, risicovol en infectueus kan zijn. Neem risico’s en juiste handelswijzen m.b.t. chirurgische rook bij elektrochirurgie op in gebruikersprotocollen en observatielijsten en gebruik deze als basismateriaal bij trainen en kwalificatie van medewerkers.
- Maatregel bij implementatie en gebruik (21, 37): Draag een adembeschermend mondneusmasker (van het type EN 149:2001, FFP-2, filtratiekwaliteit 0,1 micron) indien de bronafzuiging niet effectief kan worden ingezet. Aandachtspunten zijn daarbij het filterend vermogen, het goed aansluiten op het gezicht, de brandbaarheid, het comfort en de prijs. Let op: Het dragen van een standaard chirurgisch masker houdt slechts de grotere deeltjes tegen en niet de kleine deeltjes, gassen en dampen.
- Maatregel bij implementatie en gebruik (21, 37): Ventileerde ruimte waarin gewerkt wordt extra wanneer er elektrochirurgie wordt toegepast [11].
- Maatregel bij implementatie en gebruik (21, 37): Draag spatbrillen of maskers met een spatscherm ter bescherming van de ogen [12].
- Maatregel bij gebruik (37):Gebruik een ingesteld vermogen van het elektrochirurgieapparaat dat geschikt is voor het weefsel en soort ingreep: te hoge instelling geeft risico’s voor de patiënt doordat teveel weefsel kan worden aangetast maar ook verhoogde rookontwikkeling [13]. Let op: Instelling geschiedt anders voor vermogensgestuurde en spanningsgestuurde elektrochirurgietoestellen door het verschil in werkingsprincipe.
- Maatregel bij gebruik (37):Verhit het weefsel indien mogelijk minder lang waardoor een minder intensieve verbranding ontstaat en minder rookontwikkeling optreedt.
- Maatregel bij gebruik (38):Vervang het filtermateriaal van het rookafzuigsysteem tijdig.
- Maatregel bij gebruik (37, 38):Maak de elektrode regelmatig schoon of maak gebruik van elektrodes met een teflonlaagje.
3. Optreden van brandwonden in of rondom het operatiegebied
Als het elektrochirurgische effect sterker is dan gewenst, of op een andere plaats dan gewenst, is er sprake van een ongewenst effect van de elektrochirurgie in de vorm van een brandwond. Hiervoor bestaan veel verschillende oorzaken. Daarnaast is er bij het gebruik van elektrochirurgie kans op het ontstaan van brand door de hitte van de tip van het actieve instrument. Dit kan ook leiden tot (ernstige) brandwonden bij zowel medewerkers als patiënten.
Problemen met de neutrale plaat bij monopolaire diathermie
Bij gebruik van monopolaire diathermie wordt gebruikgemaakt van een neutrale plaat (patiëntenplaat, return elektrode). De stroom wordt door de tip van het actieve instrument (het instrument waarmee het chirurgische effect bereikt moet worden) de patiënt binnengestuurd en moet via de neutrale plaat de patiënt weer verlaten. Doordat het oppervlak van de neutrale plaat relatief groot is, wordt de stroom verdeeld en is de stroomdichtheid op de plek van de plaat klein. Hierdoor kan de stroom wegvloeien uit het lichaam zonder dat er ter plaatse van de neutrale plaat een chirurgisch effect ontstaat. Als door problemen met de plaat om één of andere reden deze lage stroomdichtheid niet gehaald kan worden, ontstaan er voor de patiënt ter plaatse van de neutrale plaat mogelijk ongewenste chirurgische effecten (brandwonden) [14-15]. Ook kan het zijn dat de plaat zelf goed functioneert, maar onjuist gepositioneerd is, bijvoorbeeld vlak boven een prothese of zeer benig weefsel. De stroom zal in dergelijke gevallen een ander pad kiezen waardoor locaal grote stroomdichtheden kunnen ontstaan en verbranding kan optreden. Hetzelfde effect wordt bereikt wanneer zich tussen de elektrode en neutrale plaat een geleidend implantaat bevindt. De stroom zal dan de weg van de minste weerstand kiezen en van actieve elektrode naar implantaat lopen. Buiten dat hierdoor verbranding kan ontstaan kan ook de werking van het implantaat beïnvloed worden (zie ook paragraaf Combinatie van diathermie en actieve implantaten). Bij gebruik van bipolaire diathermie wordt geen gebruik gemaakt van een neutrale plaat en bestaan deze risico’s dus niet.
- Maatregel bij aanschaf (12): Stimuleer het aanschaffen van bipolair instrumentarium waar mogelijk, om de risico’s specifiek bij monopolair instrumentarium te vermijden.
- Maatregel bij implementatie en gebruik (24, 30, 37):Neem in het gebruikersprotocol en gebruikerstraining instructies op over de risico’s en bijbehorende beheersmaatregelen indien er toch gebruikgemaakt moet worden van monopolaire elektrochirurgie en gebruik deze als basis voor training en kwalificatie van medewerkers en werk volgens de protocollen. Bepaalde diathermiesystemen zijn uitgerust met controlesystemen, return-elektrode-monitoring (REM), die continue door middel van meting van de impedantie van de plaat controleren of de neutrale plaat nog goed contact heeft met de patiënt.
- Maatregel bij aanschaf (12): Neem een eis voor een return-elektrode-monitoring systeem of ander veiligheidssysteem voor monopolaire elektrochirurgie op in het PvE voor aanschaf van elektrochirurgiesystemen.
- Maatregel bij gebruik (42 of 46):Laat systemen zonder return-elektrode-monitoring of ander veiligheidssysteem tegen neutrale-plaatfalen upgraden of stel het systeem (deels) buiten gebruik. Gebruikers zijn vaak niet op de hoogte van eisen aan de positionering van de neutrale plaat. Het is belangrijk dat de plaat goed huidcontact heeft, dus de huid moet schoon en niet te erg behaard zijn. Als de houdbaarheid van de neutrale plaat verlopen is, of de verpakking beschadigd is, kan het contact van de neutrale elektrode met de huid slechter worden en hierdoor brandwonden veroorzaken [16]. Medewerkers zijn niet altijd op de hoogte van aanwezigheid van prothesen of geleidende draden in een patiënt en kunnen hierdoor de plaat onbedoeld verkeerd positioneren. Gevolgen van onjuiste positionering zijn vaak pas zichtbaar als de patiënt al schade heeft opgelopen [17].
- Maatregel bij implementatie en gebruik (24, 30, 37): Neem in het gebruikersprotocol en de gebruikerstraining instructies op over het correct positioneren van de neutrale plaat, op aspecten als positie ten opzichte van operatiegebied, eisen aan soort weefsel patiënt, houdbaarheid neutraal elektrode, contra-indicaties positionering en de afwezigheid van andere elektroden in het stroomgebied.
- Maatregel bij implementatie en gebruik (30, 37): Neem de controle op de aanwezigheid van prothesen en implantaten op in het gebruikersprotocol, de gebruikerstraining en de time-out procedure voor ingrepen waarbij monopolaire diathermie gebruikt gaat worden.
- Maatregel bij implementatie en gebruik (30, 37):Controleer voor gebruik of de houdbaarheidsdatum van de neutrale elektrode niet verlopen is en of de verpakking niet beschadigd is. Neem de materiaalcheck op in het gebruikersprotocol, de gebruikerstraining en de time-out procedure.
Isolatieschade bij monopolair instrumentarium
Een belangrijk risico bij gebruik van monopolaire diathermie tijdens met name laparoscopische ingrepen is isolatieschade van het instrument. Als de isolatie van het instrument beschadigd is tussen het punt waar de stroom het instrument ingekoppeld wordt en de actieve tip, kan de stroom een ander pad kiezen naar de neutrale plaat en ongewenste chirurgische effecten veroorzaken, bijvoorbeeld in de vorm van brandwondem [18-19]. Tijdens laparoscopische ingrepen zal deze schade veelal buiten het zicht van de operateur zijn en hierdoor nog ernstigere effecten kunnen hebben [20]. Uit onderzoek blijkt isolatieschade aan instrumentarium veel voor te komen [21]. Als instrumentarium aan te hoge spanningen wordt blootgesteld, kan dit leiden tot schade aan de isolatie van het instrumentarium.
- Maatregel bij aanschaf (12): Overweeg bij aanschaf van nieuwe diathermieapparatuur de mogelijkheid van active-electrode-monitoring systemen, die door het speciale ontwerp van het instrumentarium lekstromen van isolatiedefecten het lichaam veilig laten verlaten [22]. Dit is iets anders dan return-elektrode-monitoring, wat bij de meeste generatoren tegenwoordig standaard is.
- Maatregel bij aanschaf (12):Neem in het PvE voor nieuw instrumentarium eisen op met betrekking tot de compatibiliteit van het instrumentarium ten opzichte van de maximale spanning die de aanwezige diathermieapparatuur kan leveren [23].
- Maatregel bij aanschaf (12):Standaardiseer het instrumentarium en de generatoren zoveel mogelijk binnen het ziekenhuis.
- Maatregel bij aanschaf (12):Schenk tijdens het opstellen van een PvE ook aandacht aan de mogelijkheid van het gebruik van disposable instrumentarium, dat bij elke ingreep kwalitatief vergelijkbaar is en een zeer kleine kans heeft op isolatieschade.
- Maatregel bij gebruik (38):Test de isolatie van monopolair instrumentarium voor elke sterilisatie op de CSA met een isolatietester. Gebruik hierbij een testspanning gebaseerd op de eigenschappen van het instrument en de toepassing waar het voor gebruikt wordt.
- Maatregel bij implementatie (24):Vraag bij aanschaf van nieuw instrumentarium de maximaal mogelijke spanning op die het instrumentarium mag hebben en beperk zo nodig de maximale uitgangsspanning van de diathermiegenerator waarmee het instrumentarium gebruikt zal worden.
Isolatieschade bij bipolair instrumentarium
Bij bipolair instrumentarium is de isolatie van de schacht van het instrument minder belangrijk dan bij monopolair instrumentarium, omdat de stroom niet naar een neutrale plaat loopt. Echter, de isolatie tussen de twee contactpunten van bijvoorbeeld een bipolair schaartje kan wel beschadigd raken. Dit kan leiden tot een kortsluiting in het scharniertje. Door het uitblijven van een chirurgisch effect bij activatie van de schaar en onbekendheid met het risico, kan men de generator onbedoeld hoger instellen om een chirurgisch effect te veroorzaken. Als de kortsluiting dan wordt opgeheven kan dit leiden tot een te groot chirurgisch effect, in de vorm van een brandwond.
- Maatregel bij implementatie en gebruik (24, 30, 37): Neem in het gebruikersprotocol en de gebruikerstraining instructies op over het risico van isolatieschade bij bipolair instrumentarium. Wijs gebruikers erop dat men hierop alert moet zijn bij uitblijven van een chirurgisch effect, voordat de generator hoger wordt ingesteld.
- Maatregel bij gebruik (38):Controleer de isolatie van bipolair instrumentarium voor elke sterilisatie op de CSA met een isolatietester, of, als dit niet mogelijk is, visueel.
Technische defecten
Het is mogelijk dat brand ontstaat door technische defecten aan de apparatuur. In het elektrochirurgietoestel zelf kan kortsluiting ontstaan, maar een groot risico bevindt zich vooral in de snoeren van het apparaat naar het actieve instrument. Deze snoeren lopen snel beschadiging op door beknelling onder wielen, tussen deuren en in scharnieren. Ook de stekkers aan deze snoeren zijn gevoelig voor beschadiging door gebruik.
- Maatregel bij gebruik (38): Onderhoud elektrochirurgieapparatuur periodiek.
- Maatregel bij gebruik (38):Controleer herbruikbare snoeren die na elk gebruik gesteriliseerd worden, na elk gebruik op de CSA op kabelbreuken. Controleer herbruikbare snoeren die niet na elk gebruik gesteriliseerd worden periodiek op kabelbreuken [24].
Verkeerd gekozen/geteste apparatuur en/of instrumentarium
Als de elektrochirurgiegenerator een andere uitgangsspanning levert dan gewenst, kan het chirurgische effect onvoorspelbaar zijn en hierdoor brandwonden aan de patiënt veroorzaken.
- Maatregel bij aanschaf (12): Neem in het PvE voor nieuwe elektrochirurgiegeneratoren eisen op ten aanzien van de aanwezigheid van een zelftest van de generator, die automatisch voor ieder gebruik uitgevoerd wordt.
- Maatregel bij implementatie (22):Voer regelmatig periodiek onderhoud uit aan de elektrochirurgiegeneratoren en test hierbij de grootte van de uitgangsspanning van de generator onder gestandaardiseerde omstandigheden en vergelijk dit met de specificaties van het toestel [25].
Directe koppeling
Als met een geactiveerd instrument een ander, geleidend, instrument wordt aangeraakt, zal, bij gebruik van monopolaire diathermie, de stroom ook door dit andere instrument kunnen lopen en zo op een ongewenste plaats een brandwond kunnen veroorzaken. Directe koppeling kan ook optreden richting de gebruiker, bij een gaatje in de handschoen of hydratatie van de handschoen [26].
- Maatregel bij implementatie (24, 30, 37): Neem in het gebruikersprotocol en de gebruikerstraining instructies op met betrekking op het risico van directe koppeling en wijs gebruikers erop dat dit risico vermeden kan worden door gebruik te maken van bipolaire elektrochirurgie. Wijs daarnaast op methoden om dit risico te verkleinen, door het instrument alleen te activeren als de tip binnen het gezichtsveld is.
- Maatregel bij aanschaf (12):Neem in het PvE voor chirurgische handschoenen eisen op ten aanzien van de mate van hydratatie van het materiaal.
- Maatregel bij implementatie (24, 30): Neem in het gebruikersprotocol en de gebruikerstraining instructies op over het risico op directe koppeling bij beschadigde of bezwete handschoenen.
Capacitieve koppeling
Een wat minder bekend risico bij het gebruik van elektrochirurgische apparatuur is het risico op capacitieve koppeling. Een geleidend instrument met een isolatielaag kan zich in combinatie met een ander geleidend instrument of trocar gedragen als een condensator. Doordat bij elektrochirurgie met wisselspanning gewerkt wordt, zal dit een stroom opwekken in de andere helft van de condensator, het andere geleidende instrument of de geleidende trocar. Als dit instrument of deze trocar een groot contactoppervlak met het weefsel heeft, zal dit geen grote gevolgen hebben omdat de stroomdichtheid laag zal zijn. Is er echter maar een klein contactoppervlak (bijvoorbeeld bij gebruik van gecombineerde trocars, van staal en plastic) dan zal dit kunnen leiden tot een brandwond bij het contactoppervlak [27]. Capacitieve koppeling kan bij normaal gebruik niet uitgesloten worden, maar de gevolgen kunnen wel vermeden worden. Bij single-incision laparoscopische chirurgie (SILS) is het risico op capacitieve koppeling veel groter, omdat hierbij meerdere instrumenten parallel aan elkaar door een grote toegangspoort gevoerd worden. Capacitieve koppeling kan ook optreden bij weefsels onderling [28]. Daarnaast kan capacitieve koppeling optreden bij indirecte diathermie, waarbij de stroom vanuit de actieve elektrode via een geleidend instrument, vastgehouden door een medewerker, wordt gestuurd. Als dit instrument met weinig contactoppervlak wordt vastgehouden, kan dit een risico op capacitieve koppeling opleveren met een schok of brandwond voor de gebruiker als gevolg.
- Maatregel bij implementatie en gebruik (24, 30, 37): Neem in het gebruikersprotocol en de gebruikerstraining instructies op over het risico van capacitieve koppeling en wijs gebruikers erop dat dit risico vermeden kan worden door een zorgvuldige keuze van trocars en instrumentarium. Wijs ze ook op het grotere risico op capacitieve koppeling bij SILS ingrepen en op het risico bij toepassing van indirecte diathermie.
Combinatie diathermie en actieve implantaten
Bij patiënten met actieve implantaten kan het gevaarlijk zijn om elektrochirurgie te gebruiken, in het bijzonder monopolaire diathermie. Doordat de stroom bij monopolaire diathermie van de tip van de actieve elektrode een route met lage weerstand zoekt naar de neutrale plaat, kan het voorkomen dat actieve implantaten of elektroden op deze route liggen en ongewenst geactiveerd worden. Ook als het actieve implantaat zelf voor de ingreep uitgeschakeld wordt, blijven de geleidende onderdelen van het implantaat een risico [29-30]. In de geleidende delen kan een hoge stroomdichtheid ontstaan en op deze manier brandwonden of ongewenste activatie van het implantaat veroorzaken. Patiënten met actieve implantaten worden daarom geïnstrueerd dit voor chirurgische ingrepen zelf actief te melden en dragen daarvoor vaak een kaart bij zich [31]. Dit risico is veel minder groot bij gebruik van bipolaire vormen van elektrochirurgie, zolang een afstand van enkele centimeters tot de geleidende onderdelen van het implantaat wordt gehanteerd [32].
Pacemaker, ICD, neurostimulator en bacolfenpomp
Er kan verwarring bestaan over het wel/niet uitschakelen van actieve implantaten bij gebruik van elektrochirurgie. Instructies hierover kunnen per type implantaat en eigenschappen van de patiënt verschillend zijn. In de time-out procedure moet daarom bekend zijn hoe om te gaan met een specifiek aanwezige actief implantaat bij deze specifieke patiënt [33].
Bij aanwezigheid van een pacemaker geniet bipolaire diathermie de voorkeur. Indien bij monopolaire diathermie het stroomcircuit door het pacemakersysteem loopt kan dit tot gevolg hebben dat pacemaker en draden opwarmen en dat de functie van de pacemaker beïnvloed wordt.
Een implanteerbare cardioverter-defibrillator, afgekort ICD is, een inwendige defibrillator. Bij een ICD moet er over het algemeen voor gezorgd wordendat de ICD-functie tijdelijk wordt uitgeschakeld. Indien bij monopolaire diathermie het stroomcircuit door het ICD-systeem loopt en de ICD functie niet is uitgeschakeld, kan dit tot gevolg hebben dat de ICD onbedoeld defibrilleert. Hierdoor krijgen patiënt, maar ook personeel dat in contact staat met de patiënt, één of meerdere elektrische schokken toegediend. Net zoals bij andere actieve implantaten geniet bipolaire diathermie in principe de voorkeur. De ICD en draden kunnen opwarmen bij langdurige monopolaire diathermie, ongeacht of de ICD-functie wel of niet is uitgeschakeld.
Neurostimulatoren en baclofenpompen hoeven over het algemeen niet te worden uitgeschakeld voor gebruik van diathermie. Ruggenmergstimulatoren (vorm van neurostimulatie) worden vaak wel uitgezet, omdat patiënten last van de stimulatie krijgen als ze op de harde OK-tafel liggen. Na de ingreep moet de ruggenmergstimulator dan weer ingeschakeld worden. Gebruik nooitmonopolaire diathermie in combinatie met een neurostimulator of baclofenpomp. Dit brengt ernstige risico’s met zich mee. Er kan schade ontstaan aan de neurostimulator of baclofenpomp. Ook kunnen de neurostimulator, baclofenpomp maar ook de draden opwarmen bij gebruik van monopolaire diathermie.
- Maatregel bij implementatie en gebruik (24, 30, 37): Neem in het gebruikersprotocol en de gebruikerstraining instructies op over de risico’s van elektrochirurgie bij patiënten met actieve implantaten.
- Maatregel bij implementatie en gebruik (30, 37): Controleer voor gebruik van elektrochirurgie of de patiënt actieve implantaten heeft in de time-out procedure. Controleer in de time-out procedure of specifieke instructies voor het type implantaat en de eigenschappen van de patiënt bekend zijn zoals of het actieve implantaat wel/niet uitgeschakeld moet worden. Gebruik nooitmonopolaire diathermie in combinatie met een neurostimulator of baclofenpomp. Gebruik bij andere actieve implantaten bij voorkeur geen monopolaire diathermie. Wordt er om welke reden dan ook toch monopolaire diathermie toegepast, dan dienen de volgende aandachtspunten te worden gevolgd:
- Snijd steeds gedurende korte tijdsduur, niet aan een stuk door. Neem tussenpozen.
- Pas zo min mogelijk diathermie toe in de nabijheid van het actieve implantaat en stimulatiekatheter.
- Beperk het gebruik tot snijden en dessicatie (minder vonken, lager voltage).
- Gebruik lage vermogens.
- Plaats de neutrale plaat zo dicht mogelijk bij het operatieveld op goed doorbloed weefsel. Plaats de neutrale plaat zo ver mogelijk van het actieve implantaat. Zorg ervoor dat het actieve implantaat en draden niet tussen neutrale plaat en actieve elektrode liggen.
- Maatregel bij implementatie en gebruik (24, 30, 37): Neem in het gebruikersprotocol en de gebruikerstraining instructies op over bewaking van primaire functies tijdens de ingreep.
Resthitte
Door het activeren van een instrument ontstaat er naast het chirurgische effect, ook hitte in (de tip van) het instrument. Zeker bij langdurige activatie kan het instrument nog enige tijd na gebruik heet blijven. Als dit instrument kort na de activatie weer gebruikt wordt voor weefselcontact zonder gewenst chirurgisch effect, zal het instrument als een thermocauter kunnen werken, met brandwonden tot gevolg. Als dit buiten het gezichtsveld van de chirurg is, zoals kan optreden bij laparoscopische chirurgie, kunnen deze brandwonden gemist worden en pas na de ingreep tot merkbare schade leiden. Dit risico kan bij alle vormen van elektrochirurgie optreden, maar is het grootst bij monopolaire diathermie.
- Maatregel bij implementatie en gebruik (24, 30, 37):Neem in het gebruikersprotocol en de gebruikerstraining instructies op over de risico’s van resthitte van het instrument na (langdurige) activatie. Schenk hierbij vooral aandacht aan elektrochirurgie met pincetten en het voorkomen van buiten beeld raken van het instrumentarium bij laparoscopische chirurgie.
- Maatregel bij gebruik (37):Plaats het instrument na gebruik altijd terug in de daarvoor bestemde houder om het te laten afkoelen en zo schade door resthitte te voorkomen.
Gebruik van brandbare materialen
Bij gebruik van elektrochirurgie kunnen brandwonden ontstaan als brandbare materialen in het operatiegebied gebruikt worden. Zeker in combinatie met dampen van desinfectantia en brandbare gassen (zuurstof en anesthesiegassen) kunnen risico’s voor patiënt en medewerker ontstaan. Alcoholdampen kunnen al ontvlammen bij lage temperaturen. Er zijn meerdere incidenten bekend waarbij elektrochirurgie te vroeg na het desinfecteren werd gebruikt en hierdoor ernstige brandwonden heeft veroorzaakt [34]. De grootste kans op brand(wonden) ontstaat bij de vonkenregen van spray coagulatie, maar ook bij andere instellingen of de resthitte van een gebruikte tip is dit mogelijk.
- Maatregel bij aanschaf (12): Neem bij aanschaf van materialen die in het operatiegebied gebruikt worden (afdekmateriaal patiënt, warmtedekens) de eis van onbrandbaarheid of brandvertragendheid op in het PvE.
- Maatregel bij implementatie (17): Test materialen die in het operatiegebied gebruikt worden op ontvlambaarheid.
- Maatregel bij implementatie en gebruik (24, 30, 37):Neem in het gebruikersprotocol en gebruikerstraining instructies op over de wachttijd gebruik diathermie na desinfectie, de risico’s van onverdampte desinfectans onder afdeklakens, risico’s van het weglekken van zuurstof onder afdeklakens, beperkingen bij gebruik in de buurt van beademingstubes, gebruik diathermie bij kleine geleidende weefsels en bewustwording resthitte van het instrument na langdurige activatie.
4. Ontstaan van embolie bij patient doordat argongas in de bloedbaan komt
Argonondersteunde diathermie maakt gebruik van argongas om het chirurgische effect te verbeteren. Argongas wordt gemakkelijk geïoniseerd, waardoor het gas de stroom een betere geleiding geeft dan lucht. Door middel van een monopolaire elektrode wordt hoogfrequente stroom overgebracht naar het weefsel met behulp van het geïoniseerde argongas [35]. Het hoog geleidbare geïoniseerde gas zorgt voor een efficiënt pad voor de elektrische stroom [36]. Voor de gebruiker heeft dit als voordeel dat de afstand van de elektrode tot het te coaguleren weefsel veelgroter kan zijn dan in lucht. Hierdoor wordt coaguleren met sproeivonken zonder contact met het weefsel te maken sterk vereenvoudigd. Indien er gewerkt wordt met argonondersteunde diathermie bestaat het risico van het ontstaan van een gasembolie bij de patiënt doordat er argongas in de bloedbaan komt. Dit kan optreden wanneer de elektrode met de argongasbuis te dicht bij en zelfs tegen het weefsel wordt opengezet. Zeker bij parenchymateuze organen met grote openstaande vaten is dit probleem niet ondenkbaar. Het is onbekend hoe vaak het ontstaan van een gasembolie voorkomt, maar het kan wel zeer ernstige gevolgen hebben.
- Maatregel bij implementatie en gebruik (24, 30, 37): Neem in het gebruikersprotocol en gebruikerstraining instructies op over bewustzijn bij gebruikers dat bij gebruik van argongas het ontstaan van een embolie een risico vormt. Gebruik de gebruikersprotocollen en observatielijsten als basismateriaal bij trainen en kwalificatie van medewerkers.
- Maatregel bij gebruik (37): Richt het distale einde van de argonkatheter niet direct op open vaten ter voorkoming van een gasembolie.
5. Schade aan patient door bloedingen
Het effect van hitte op menselijk weefsel hangt af van de temperatuur en de contactduur. Indien weefsel te snel wordt verhit, wordt op grotere diepe geen hemostatisch effect verkregen, terwijl oppervlakkig al verbranding is opgetreden, soms zelfs verkoling (carbonisatie). Hierdoor kunnen nabloedingen ontstaan.
- Maatregel bij implementatie en gebruik (24, 30, 37):Neem in het gebruiksprotocol en gebruikerstraining instructies op over risico op bloedingen en juiste handelswijzen en gebruik deze ook als basismateriaal bij trainen en kwalificatie van medewerkers.
- Maatregel bij gebruik (37): Beperk het vermogen van de elektrochirurgiegenerator, zodat het weefsel gelijkmatig verhit wordt en ook in de diepte het gewenste hemostatische effect wordt verkregen. Laat de vonken het werk doen. Verklein zo nodig het contactoppervlak zodat de vonken een kans krijgen om te snijden.
Elektrochirurgische hemostase is niet blijvend zonder het normale humane bloedstollingproces. Bij patiënten met problematische hemostase (bijv. door ontstolling) zal diathermie niet het gewenste effect geven als het gaat om het voorkomen en stoppen van bloedingen. Een alternatief is het gebruik van vessel sealers. Chirurgische voordelen van vessel sealers zijn:
- Het verzegelde bloedvat wordt echt gesloten en dus is geen verdere humane bloedstolling vereist.
- Deze instrumenten kunnen zowel voorafgaand aan een transsectie als bij een onverhoopt optredende bloeding worden ingezet.
- Internationale klinische ervaring suggereert dat deze methode, bij juist gebruik een verwaarloosbaar nabloedingspercentage heeft.
- Ernstige carbonisatie en onacceptabele thermische necrose worden niet gemeld.
- Maatregel bij gebruik (37): Kies bij twijfel over het functioneren van de humane bloedstolling voor een andere vorm van bloedstelping en/of dissectie zoals vessel sealen. Als het gaat om het verwijderen van poliepen kan het voorkomen dat er geen hemostatisch effect wordt bewerkstelligd doordat de lis te strak wordt aangetrokken waardoor er geen vonken kunnen ontstaan. Wanneer de poliep als het ware wordt losgesneden door hard aan de lis te trekken, zal er een bloeding ontstaan doordat de bloedvaatjes niet dichtgeschroeid zijn.
- Maatregel bij gebruik (37): Leg bij problemen de lis losser om de poliep, waardoor er een kleiner contactoppervlak ontstaat wat tot snijvonken kan leiden.
[1] NVKF commissie kwaliteit. Prestatieindicatoren kwaliteitsborging medische systemen. Oktober 2007.
[2] Broeders, Kalisingh. Handboek endoscopische chirurgie. 2009.
[3] Richtlijnen van de Werkgroep Infectiepreventie
[4] JEM Vroegop. Chirurgische rook maakt meer kapot dan je lief is. Een literatuurstudie naar de schadelijke effecten. Tijdschrift voor hygiëne en infectiepreventie. 2002; 1:7-9.
[5] Stichting Laserveiligheid in de Gezondheidszorg. Laserveiligheid in de gezondheidszorg. 2006.
[6] Clinical notes, surgical smoke. Surgin Inc. 2002.
[7] CJPM Teirlinck et al, Risicoprofiel Laserveiligheid in de Gezondheidszorg. Kwaliteitsdocument van de Stichting Laserveiligheid in de Gezondheidszorg 2011
[8] RJM Elfrink, RM Verdaasdonk. Rookafzuiging op de OK overbodig of noodzaak? Een literatuurstudie en praktische aanbevelingen. Universitair Medisch Centrum Utrecht. Januari 2001.
[9] WL Barrett, SM Garber. Surgical smoke – a review of the literature, is this just a lot of hot air? 2003.
[10] Werkgroep infectiepreventie. Infectiepreventie bij het gebruik van laserinstrumentarium. Vastgesteld: augustus 2007. Revisie: augustus 2012.
[11] B Finken. De risico’s van diathermie, onderzoek naar de risico’s van diathermie. MVK cursusgroep Gorinchem. 2010.
[12] R te Poele, M Scholten. Risicoanalyse elektrochirurgie. Clinical safety and quality Assurance. 2007.
[13] Vereniging milieu platform zorgsector, Arbo unie. Diathermie (elektrochirurgie), blootstelling aan chirurgische rook. Factsheet. 2007.
[14] C Kloeze. Elektrische veiligheid van elektrochirurgie. Stageverslag. 2010.
[15] Covidien. Principles of electrosurgery. 2009. http://www.valleylab.com/education/poes/index.html. Bezocht in maart 2012.
[16] Hazard Update. Health Devices. Augustus - September 1993; 22(8-9): 422-3.
[17] H van Reekum. Elektrochirurgie, het natuurkundige verschil tussen veilig en gevaarlijk. Scalpel, tijdschrift van de vereniging van Vlaamse verpleegkundigen. maart 2007.
[18] Lipscomb, Giens. Preventing electrosurgical energy-related injuries. Obstet Gyn Clin North Am. 2010.
[19] Hazard Update. Health Devices. September – Oktober1998. 27(9-10): 367-70.
[20] I de Boer. Vonken in de buik- veiligheid van laparoscopische elektrochirurgie. 2006.
[21] Casseres et al. Kwaliteit van endoscopische apparatuur en instrumentarium: een voorlopige rapportage. Nederlands tijdschrift voor heelkunde. 12,171. 2003.
[22] Vancaillie. Active Electrode monitoring, how to prevent unintentional thermal injury associated with monopolar electrosurgery at laparoscopy. Surgical endoscopy (12): 1009-1012. 1998.
[23] IEC 60601-2-2. Medical electrical equipment – particular requirements for the basic safety and essential performance of high frequency surgical equipment and high frequency surgical accessories.
[24] C Kloeze, S van Maarseveen, R Vaartjes. Elektrische veiligheid van elektrochirurgisch instrumentarium- borging van kwaliteit en veiligheid. FMT Magazine. 2011.
[25] ECRI. Electrosurgery checklist (Geraadpleegd in maart 2012)
[26] Ansell Cares. Elektrochirurgie en latex handschoenen: een overzicht.
[27] G Absten. Practical electrosurgery for clinicians. 2002.
[28] I de Boer. Veiligheid van laparoscopische elektrochirurgie – patiënt gebaat bij betere integratie verantwoordelijkheden medische techniek.
[29] Aggarwal et al. Electrosurgery- induced ventricular fibrillation during pacemaker replacement - a unique mechanism. J Clin Monit. 12:339-342. 1996.
[30] US Food and drug administration. FDA public health notification: Diathermy interactions with implanted leads and implanted systems with leads. 19 december. 2002.
[31] Erasmus Medisch Centrum. Cochleaire implantatie: richtlijnen. Gebaseerd op de aanbevelingen van de British Cochlear Implant Group in 2002.
[32] Epstein et al. Use of an ultrasonic scalpel as an alternative to elektrocautery in patients with pacemakers. Ann Thorac Surgery. 65:1802-1804. 1998.
[33] Ziekenhuisgroep Twente. Gebruikersprotocol diathermie. Geraadpleegd in juni 2012.
[34] Centraal tuchtcollege voor de gezondheidszorg. Zaak nummer 2005/256.
[35] Protocollencommissie NVGE-SEVA. Richtlijn voor protocol Argon plasma coagulatie. Endoscopische behandeling in het maagdarmkanaal met behulp van argon plasma coagulatie.
[36] Valleylab (Geraadpleegd in maart 2012)